Tumore der Speiseröhre
Ein bösartiger Tumor der Speiseröhre (Ösophaguskarzinom) kann prinzipiell an jeder Stelle der Speiseröhre auftreten. Die Tumoren am Übergang der Speiseröhre zum Magen nehmen als sogenannte AEG-Tumoren (Adenokarzinome des esophagogastralen Übergangs) eine Sonderstellung ein. Auch die Tumore im Magen treten an unterschiedlichen Stellen auf und benötigen eine spezialisierte Therapie.
Die Häufigkeit von Tumoren der Speiseröhre und des Magens ist in den letzten Jahrzehnten zunehmend. Die Therapie durch ein Team von spezialisierten Experten ist hier unerlässlich. Im Zentrum für Tumore der Speiseröhre und des Magens arbeiten Chirurgen, Onkologen, Strahlentherapeuten, Ernährungsmediziner, Intensivmediziner, Gastroenterologen und Pflegepersonal zusammen, um die beste Therapie für Sie auszuwählen und Sie auf Ihrem Weg zu begleiten.
Die Behandlung beinhaltet eine Kombination aus Chirurgie, Chemotherapie und ggf. auch einer Bestrahlung. In manchen Fällen können auch neuartige Immuntherapien angewandt werden. Auch in der Behandlung von seltenen Tumoren in der Speiseröhre und dem Magen (NET, GIST, Metastasen anderer Tumore) besteht im UKE in Zusammenarbeit mit den entsprechenden spezialisierten Teams viel Erfahrung.
Sofern die Erkrankung auf die Speiseröhre begrenzt ist und keine Tochtergeschwülste (Metastasen) vorliegen nimmt die operative Entfernung des Tumors eine zentrale Rolle in der Therapie ein.
Sollten bereits Metastasen vorliegen liegt der Fokus auf einer Systemtherapie. Im Rahmen von Studien oder als individuelles Therapiekonzept kann jedoch ebenfalls eine Operation mit begrenzter Metastasierung im Verlauf angeboten werden.
Im Folgenden erhalten Sie einen Überblick welche Aspekte bei Diagnostik, Therapie und Nachsorge bei Speiseröhrenkrebs zu beachten sind. Wir haben unter jedem Abschnitt die häufigsten Fragen zusammengestellt. Sollten einzelne Dinge unklar bleiben notieren Sie sich am besten alle Fragen, damit wir diese im Detail in der Sprechtsunde gemeinsam durchgehen können.
Diagnostik
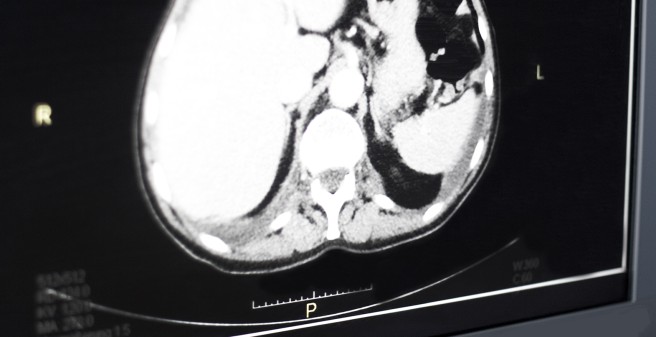
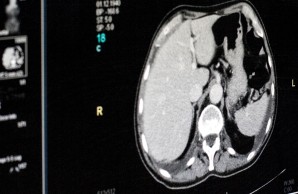
Wenn ein Tumor der Speiseröhre festgestellt wurde, ist es zunächst wichtig die notwendige Diagnostik zu komplettieren. Häufig wird die Diagnose bereits über eine Magenspiegelung (medizinische Abkürzung: ÖGD) gestellt. Hierbei werden in der Regel Proben entnommen, sodass die Diagnose durch eine pathologische Untersuchung unter dem Mikroskop bestätigt werden kann.
Bei Nachweis eines bösartigen Tumors wird ein sogenanntes Staging durchgeführt. Dieses umfasst verschiedene Untersuchungen welche die Ausbreitung des Tumors im Körper erfassen. Hierbei ist es wichtig herauszufinden, ob der Tumor lokal begrenzt ist und ob es Hinweise auf Absiedlungen in umliegende Lymphknoten oder in anderen Organe (sogenannte Tochtergeschwülste oder Metastasen) gibt.
Erneute Diagnostik nach (Vor-) Therapie
Für den Fall dass bei Ihnen bereits eine Chemotherapie vor einer geplanten Operation durchgeführt wurde (sog. neoadjuvante Chemotherapie) wird nach Abschluss dieser ebenfalls eine erneute Bildgebung und Magenspiegelung (sog. Restaging) veranlasst, um beurteilen zu können wie der Tumor auf die Therapie angesprochen hat. Dieses Restaging kann, auch wenn Sie auswärtig behandelt wurde, im UKE durchgeführt werden, um die weitere Therapie mit Ihnen zu planen.
-
Welche Untersuchungen sind notwendig?
Zum Staging gehört standardgemäß:
- Computertomografie (CT) vom Brustkorb sowie vom Bauchraum
- Speiseröhren- und Magenspiegelung (ÖGD)
Sollten diese Untersuchung bereits durchgeführt worden sein, bringen Sie bitte zu ihrem Termin in unserer Sprechstunde alle schriftlichen Befunde sowie die CD mit den Bildern mit, damit wir diese in unser System einlesen können.
In manchen Fällen können noch Spezialuntersuchungen notwenddig sein, wie etwa:- ein endoskopischer Ultraschall (Endosono)
- ein MRT des Bauchraumes/Leber oder
- spezielle nuklearmedizinische Untersuchungen (PET-CT, Szintigraphie)
Bei unklaren Befunden kann zudem sein eine weitere Probengewinnung angezeigt sein. Dies kann z.B. über eine CT-gesteuerte Intervention oder eine chirurgische Bauchspiegelung in Schlüssellochtechnik erfolgen.
Ausstehende Untersuchungen können in der Regel kurzfristig in unserem Hause organisiert werden.
-
Welche Unterarten gibt es bei Speiseröhrenkrebs? Wie werden sie behandelt?
Adeno- oder Plattenepithelkarzinom?
Feingeweblich können Speiseröhrentumore anhand ihres biologischen Ursprungsgewebes in zwei Unterarten eingeteilt werden. Zum einen das sogenannte Adenokarzinom (50-60%) welches von Drüsengewebe ausgeht und zum anderen das sogenannte Plattenepithelkarzinom (40-50%) welches aus den oberfläche-bildenden Deckzellen der Speiseröhre entspringt.
Adenokarzinome treten vor allem im unteren Bereich der Speiseröhre und häufig am Übergang zum Magen auf (sogenannte AEG-Tumore). Plattenepithelkarzinome finden sich dagegen häufig im mittleren Drittel der Speiseröhre, also etwas höher im Brustkorb.
Aufgrund ihrer unterschiedlichen Biologie und Lage kann sich die Therapie jener Unterarten unterscheiden. Dies beinhaltet zum einen den Zugang und das Ausmaß einer operativen Entfernung des Tumors, aber auch die Art und Durchführung einer kombinierten (Strahlen-) Chemotherapie vor und nach der Operation. So hat sich die lokale Bestrahlung (in Kombination mit einer Chemotherapie) insbesondere bei Plattenepithelkarzinomen als wirksam erwiesen, entweder gefolgt von einer operativen Entfernung der Speiseröhre oder in ausgewählten Fällen als auch alleinige Therapie (sog. definitive Radiochemotherapie).
Bei Adenokarzinomen hat sich dagegen je nach Tumorausdehnung eine Therapie etabliert bestehend aus einer Chemotherapie vor OP, gefolgt von einer operativen Tumorentfernung und anschließenden eine erneute Chemotherapie zum Abschluss.
Darüber hinaus kann es abhängig vom Tumorstadium sinnvoll sein ohne vorherige Chemotherapie direkt zu operieren. All diese Aspekte werden für Ihren Fall individuell in einer interdisziplinären Tumorkonferenz mit Expert:innen aller relevanten Fachabteilungen diskutiert und anschließend mit Ihnen besprochen.
Seltene Tumore der Speiseröhre und dem Magen (u.a. NET, GIST, Metastasen anderer Tumore) benötigen einer spezialisierten und individualisierten Therapie, welche gut mit Ihnen als Patient:in besprochen werden muss.
-
Alle Untersuchungen sind abgeschlossen. Wie geht es weiter?
Interdiziplinäre Tumorkonferenz
Nachdem alle notwendigen Informationen zu Ihrer Erkrankung gesammelt wurden, erfolgt die Diskussion Ihres Falles in einer interdisziplinären Tumorkonferenz, welche mehrmals pro Woche stattfindet.
In der Tumorkonferenz beraten sich unsere Expert:innen der Chirurgie, Onkologie, Radiologie, Strahlentherapie und Pathologie und sprechen, basierend auf den verfügbaren Leitlinien und Studienergebnissen sowie Ihren Befunden, eine für Sie individuelle Empfehlung aus.
Im Anschluss an die Tumorkonferenz erklären wir Ihnen verständlich unsere Empfehlung und planen mit Ihnen zusammen den Beginn einer individuellen Therapie.
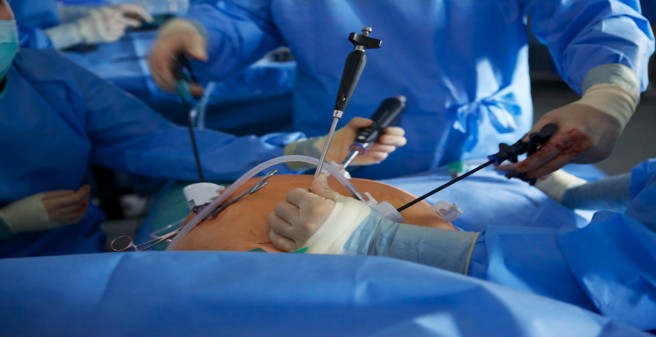
Operative Therapie
Komplexe Chirurgie in Bauch und Brustkorb
Die Behandlung von Speiseröhrenkrebs stellt einen Schwerpunkt unseres viszeralonkologischen Zentrums dar. Sofern sich keine Tochtergeschwülste (Metastasen) zeigen, kann mittels einer Operation eine Heilung erzielt werden. Entscheidend ist es dabei den Tumor restlos und in Gänze zu entfernen, weshalb das gesamte Tumor-tragende Segment der Speiseröhre entfernt werden muss.
Eine Operation an der Speiseröhre ist aufgrund der anatomischen Lage sowohl im Brustkorb als auch im Bauchraum stets ein komplexer Eingriff. Auch deshalb ist es entscheidend einen solchen Eingriff in einem Zentrum mit der entsprechenden Expertise in Viszeral- und Thoraxchirurgie, sowie einer entsprechenden intensivmedizinschen Versorgung wie dem UKE durchführen zu lassen.
Vor- und nach einem solchen Eingriff werden Sie durch ein interdiziplinäres Team aus Ärzt:innen, Pflegekräften, Physiotherapeut:innen und Ernährungsberater:innen umfassend betreut.
-
Wie wird ein Speiseröhrentumor operiert?
Minimalinvasiv oder Hybrid-Verfahren
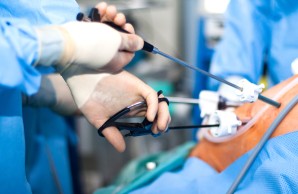
Die Art und Weise der Operation richtet sich nach Lokalisation und Ausdehnung des Tumors aber auch nach etwaigen stattgehabten Vor-Operationen am Magen-Darmtrakt. Die Entfernung der Speiseröhre erfolgt standardgemäß in Schlüssellochtechnik (minimalinvasiv). Je nach Befund oder Voroperation kann es jedoch notwenig sein, Teile der Operation über einen konventionellen offenen Zugangsweg durchzuführen, in diesem Fall spricht man von einem Hybrid-Verfahren.
Resektionsausmaß
Ziel der Operation ist es den Tumor restlos zu entfernen („R0-Resektion“). Dies bedeutet, dass je nach Befund auch Anteile nicht-befallener Organe mit entfernt werden müssen. Je nach Lage wird somit der tumortragende Abschnitt der Speiserröhre teilweise mit Anteilen des Magens entfernt. Zudem erfolgt eine systematische Entfernung der Lymphknoten im Abflussgebiet des Tumors um hier maximale Sicherheit zu erlangen.
Entfernung der Speiseröhre
Die Entfernung eines Speiseröhrentumors findet aufgrund der Anatomie der Speiseröhre (Ösophagus) in zwei Körperhöhlen statt. Zum einen im Bauchraum (Abdomen) und zum anderen in der rechten Brusthöhle (Thorax). Im Bauchraum wird zunächst der Magen und der Übergang zur Speiseröhre freigelegt und mobilisiert. Weiterhin werden hier die entsprechenden Lymphknoten im abdominellen Abflussgebiet des Tumors entfernt und die Speiseröhre mitsamt einer Manschette des Magens abgesetzt.
Der Operationsteil im Brustkorb kann nur mit ausreichend Platz stattfinden. Dies wird dadurch gewährleistet, indem die Luft aus dem rechten Lungenflügel kontrolliert abgelassen wird. Die Narkoseärtz:innen haben hierfür einen speziellen Beatmungsschlauch, welcher es ermöglicht während der gesamten Operation alleinig über die linke Lunge ausreichend zu belüften.
Der operative Anteil im Brustkorb beinhaltet die Mobilisation der Speiseröhre, Entfernung der lokalen Lymphknoten sowie Absetzen des tumortragenden Speiseröhren-Segmentes von oben.
Rekonstruktion
Bezüglich der Rekonstruktion stehen verschiedene Techniken zur Verfügung. Ziel ist es die Kontinuität zwischen dem verbleibenden oberen Speiseröhrenabschnitt und dem restlichen Magen-Darmtrakt wiederherzustellen, damit langfristig wieder auf normalem Wege Nahrung zu sich genommen werden kann.
Methode der ersten Wahl ist die sogenannte Magenschlauchbildung und Magenhochzug. Hierbei wird aus dem verbleibenden Magen ein länglicher Schlauch geformt welcher daraufhin durch das Zwerchfell in den Brustkorb „hochgezogen“ und dort mit der oberen Speiseröhre verbunden wird. Der hochgezogene und zum Schlauch umgewandelte Magen ersetzt somit den zuvor entnommenen Speiseröhrenabschnitt und die Kontinuität ist wieder hergestellt.
In manchen Fällen ist diese Methode jedoch nicht primär durchführbar. Dies kann daran liegen, dass die zu überbrückende Strecke zu lang ist, oder dass Vor-Operationen am Magen die Umwandlung zum Schlauch oder das Hochziehen dessen unmöglich machen.
In diesen Fällen kann auf Darmabschnitte zur Überbrückung des Defektes zurückgegriffen werden. So wird beim sogenannten Colon-Interponat ein gut zu mobilisierndes Segment des Dickdarms an zwei Enden abgesetzt und ebenfalls in den Brustkorb hochgezogen. Es werden daraufhin neue Verbindungen im Brustkorb zwischen verbleibender Speiseröhre und Dickdarm, zwischen Dickdarm und verbleibendem Magen sowie zwischen den beiden Enden des im Bauch verbliebenen Dickdarms hergestellt.
Um die neuen Verbindungen zu schonen wird i.d.R. eine spezielle Magensonde eingelegt, über welche zum einen überschüssiges Sekret abgesaugt werden kann und über einen weiteren Schenkel bereits unmittelbar nach der Operation eine spezielle Ernährung direkt in den Dünndarm verabreicht werden kann.
-
Robotische Chirurgie
Präzise operieren mit dem OP-Roboter
Die operative Speiseröhrenentfernung wird heutzutage standarmäßig in minimalinvasiver (Schlüsselloch-) Technik durchgeführt. In vielen Fällen führen wir solche Eingriffe zudem auch roboter-assistiert durch.
Die roboterassistierten Systeme übertragen die Handbewegungen des Operateurs an einer Steuerungskonsole zitterfrei und digital skaliert. Der Arzt kann dadurch sehr viel kleinere und genauere Schnitte vornehmen. Der Arzt kann dadurch gewebeschonend operieren. Die roboterunterstützten Systeme erlauben die Drehung der Operationsinstrumente um 360 Grad und ermöglichen dadurch Schnitt- und Nahttechniken, die mit herkömmlicher Operationstechnik nicht auszuführen sind.
Während des Eingriffs sieht der Arzt das Operationsgebiet in zehnfacher Vergrößerung mit einer hochauflösenden 3D-Kamera und verfügt dadurch anders als bei einer klassischen laparoskopischen Operation über dreidimensionale Sicht. Dies hat eine verbesserte Tiefenwahrnehmung zur Folge. Der Roboter führt nur die Bewegungen aus, die der Chirurg vorgibt. Zusätzliche Sicherheitsprotokolle verhindern, dass unwillkürliche und zu starke Bewegungen des Arztes an den Operationsinstrument umgesetzt werden.
Durch sein ergonomische Bedienbarkeit hilft das roboter-assistierte System dem Arzt, entspannter zu arbeiten und weniger schnell zu ermüden.
Aktuelle Studien konnten zeigen, dass die roboter-assistierte Methode ein sicheres und der herkömmlichen Schlüssellochtechnik vergleichbares Verfahren ist, in einigen Gebieten dieser sogar überlegen.
-
ERAS-Programm
Schnelle Erholung nach der Operation
Wir bieten unseren Patient:innen, die sich einem Eingriff an der Speiseröhre unterziehen, das ERAS® Programm (Enhanced Recovery After Surgery) an, das zur Optimierung der Erholung von Patient:innen nach großen chirurgischen Eingriffen dient.
Bereits im Rahmen der Vorbereitungen lernen Sie einige Tage bis Wochen vor der Operation eine Pflegefachperson des ERAS ® -Teams kennen. Die speziell auf die pflegerisch fachliche Betreuung und Beratung von Patient:innen mit Operationen an der Speiseröhre spezialisierte ERAS®-Nurse wird Sie im Vorfeld der Operation im Rahmen der ERAS®-Schulung zusammen mit Physiotherapeut:innen und Ernährungsberater:innen bestmöglich auf die Operation vorbereiten.
Nach der Operation
Frühe Mobilisation und Ernährung
Nach der Operation werden Patient:innen die an der Speiseröhre operiert wurden zunächst auf einer unserer Überwachungstationen betreut. Im Rahmens des ERAS-Programms legen wir großen Wert auf eine frühe Mobilisation. Hierfür werden Sie durch ein kompetentes Team aus Physiotherapeut:innen, speziell ausgebildteten Pflegekräften, Ernährungsberater:innen sowie ihren behandelnden Ärtz:innen begleitet.
Über eine spezielle Magensonde kann bereits ab dem ersten Tag nach der Operation die Ernährung über den Dünndarm beginnen. Dies ist sehr wichtig für den nun beginnenden Heilungsprozess. Nach und nach werden in der OP eingebrachte Sonden und Drainagen entfenrt und je nach Befinden werden die Patient:innen bereits nach 1-2 Tagen auf die chirurgische Normalstation verlegt.
In der täglichen Visite erfolgt eine körperliche Untersuchung, Besprechung von Befunden und des weiteren Procedere.
Hierbei können Sie Probleme ansprechen und Fragen zum Verlauf und ihrer Erkrankung im Allgemeinen stellen. Bei akuten Beschwerden oder neuen Aspekten Ihrer Therapie ist rund um die Uhr ärztliches und pflegerisches Personal vor Ort um darauf regagieren zu können.
Im Rahmen des stationären Aufenthaltes erfolgt außerdem eine ausführliche Ernährungsberatung, intensive Physiotherapieeinheiten sowie auf Wunsch eine psychoonkologische Mitbetreuung.
Für Zuhause alles geregelt
Sobald eine Entlassung abzusehen ist, erfolgt frühzeitig eine sozialmedizinische Beratung durch unsere Mitarbeiter:innen des Sozialdienstes. Die Kolleg:innen unterstützen Sie bei der Organisation häuslicher Hilfsmittel, falls notwendig ambulanter Pflegedienste oder einer Anschlussheilbehandlung / Rehabilitation. Sprechen Sie uns bei Bedarf jederzeit an.
-
Kann ich nach einer Operation an der Speiseröhre wieder normal essen?
Ernährungsumstellung
Im Rahmen der Wiederherstellung der Kontinuität nach Speiseröhrenentfernung erfolgt die Anlage einer neuen Verbindung (Anastomose) im Brustkorb. Um eine gute Heilung zu der Anastomose zu gewährleisten, beschränkt sich die Nahrungsaufnahme in den ersten Tagen nach OP auf Flüssigkeiten. Über eine spezielle Sonde und bei Bedarf auch über die Vene werden Sie jedoch vollumfänglich ernährt. Nach der unmittelbaren Wundheilung kann schrittweise der weiter Kostaufbau erfolgen.
Durch die Umwandlung des Magens in einen Schlauch und den Hochzug in den Brustkorb verliert der Magen seine ursprüngliche Reservoirfunktion. Es kommt daher meist zu einem deutlich früher einsetzenden Sättigungsgefühl und es muss in der Regel eine Ernährungsumstellung auf 5-6 kleineren Mahlzeiten pro Tag erfolgen. Im Rahmen des stationären Aufenthaltes erhalten Sie diesbezüglich eine ausführliche Ernährungsberatung durch unsere speziell geschulten Expert:innen in diesem Gebiet.
-
Wie geht es nach der Operation weiter?
Erneute Tumorkonferenz
Nach erfolgter Operation wird ihr Fall erneut in der interdisziplinären Tumorkonferenz besprochen. Neue Aspekte wie die genaue feingewebliche Analyse des Tumors, Resektionsstatus, sowie der postoperative Verlauf fließen in die Diskussion mit ein um ein ideales Gesamtkonzept für Ihre Erkrankung zu etablieren.
Anschließende Therapie
Für einige Konstellationen kann es sinnvoll sein einer erfolgten Operation eine Chemotherapie und/oder Bestrahlung anzuschließen oder wiederaufzunehmen. Sollte eine solche Therapie in der interdisziplinären Tumorkonferenz empfohlen werden, erfolgt eine Anbindung im UKE zur Vervollständigung der Therapie.
Alternativ erhalten Sie den Beschluss der Konferenz schriftlich in Ihrem Arztbrief, wenn Sie die Weiterbehandlung heimatnah durchführen lassen möchten. Je nach Ihrem Wohlbefinden und der Art der vorgeschlagenen Therapie können solche Therapien oft auch ambulant durchgeführt werden.
-
Strukturierte Nachsorge
Wir bleiben in Kontakt
Nach Abschluss der stationären Behandlung erhalten Sie von uns sogenannte Nachsorgetermine.
Sollten Sie sich nach der stationären Behandlung nicht ohnehin zur Verlaufskontrolle vorgestellt haben, kontaktieren wir Sie in der Regel das erste Mal vier Wochen nach der Operation.
Im Anschluss erhalten Sie zu Beginn alle drei Monate einen Termin in unserer Speiseröhrensprechstunde, um eine bestmögliche Fortführung der Therapie zu gewährleisten.
Wir unterstützen Sie beispielsweise zu Fragen der Ernährung, kontrollieren Blutwerte und den Gewichtsverlauf. Falls notwendig können Sie im Rahmen der Folgetermine erneut auf die Expertise unserer Ernährungsberatung oder Physiotherapie zurückgreifen.
Natürlich erfolgt parallel auch die interdiszplinäre Begleitung Ihrer onkologischen Therapie.
Sollte diese nicht ohnehin am UKE stattfinden, sondern bei externen Kolleg:innen, sichten und befunden wir beispielsweise die durchgeführten Computertomographien im Rahmen der Verlaufskontrollen. Falls notwendig erfolgt eine erneute Vorstellung Ihres Falles in unserer Tumorkonferenz, in der wie eine aktualisierte Empfehlung aussprechen.
Unabhängig hiervon sind unsere Ärzte durchgehend über die Ösophagushotline erreichbar und unterstützen Sie über den Krankenhausaufenthalt hinaus in allen Belangen, die mit Ihrer Erkrankung in Verbindung stehen.