Klinische Forschung
Klinische Forschung findet vor allem im Bereich der Klinisches Studienzentrum statt. Darüber hinaus gibt es weitere Projekte, die wir hier vorstellen werden.
Experimentelle Forschung
Im Mittelpunkt der Forschungsaktivitäten der Experimentellen Ophthalmologie stehen neurodegenerative Erkrankungen der Netzhaut, die zunächst zu progredienten Beeinträchtigungen des Sehvermögens und schließlich zur vollständigen Erblindung führen.
Durch Phänotypisierungen von Mausmodellen für beispielsweise die Retinitis pigmentosa, das Glaukom oder verschiedene lysosomale Speichererkrankungen versuchen wir Einblicke in die Pathomechanismen neurodegenerativer retinaler Erkrankungen zu erhalten. Wir interessieren uns außerdem für innovative Therapieansätze für diese bisher nicht oder nur unzureichend therapierbaren degenerativen Erkrankungen der Netzhaut. Neben Zellersatzstrategien evaluiert unsere Arbeitsgruppe dabei insbesondere die Effektivität zellbasierter neuroprotektiver Therapieansätze. Für diese Untersuchungen haben wir eine Methode etabliert, mit der wir über intravitreale Transplantationen von lentiviral modifizierten und klonal abgeleiteten neuralen Stammzelllinien kontinuierlich und über lange Zeiträume neuroprotektive Faktoren in die Netzhäute von Mausmodellen für retinale Dystrophien einschleusen können.
Mit diesem methodischen Ansatz analysieren wir gegenwärtig das neuroprotektive Potential einer zellbasierten intraokulären Applikation von bekannten und neu identifizierten neuroprotektiven Faktoren und versuchen, die erzielten neuroprotektiven Effekte auf Photorezeptoren und retinale Ganglienzellen zu optimieren. Das Labor hat zudem ein langjähriges Interesse an den molekularen Grundlagen der Myelinisierung von retinalen Ganglienzellaxonen, der differentiellen Verteilung von Oligodendrozyten und Myelin im primären visuellen System und der axonalen Regeneration von retinalen Ganglienzellen. Wir beschäftigen uns außerdem mit der Ableitung retinaler Zelltypen aus pluripotenten Stammzellen mit dem Ziel, diese Zellen für Zellersatzstrategien und „disease modeling“ einzusetzen.
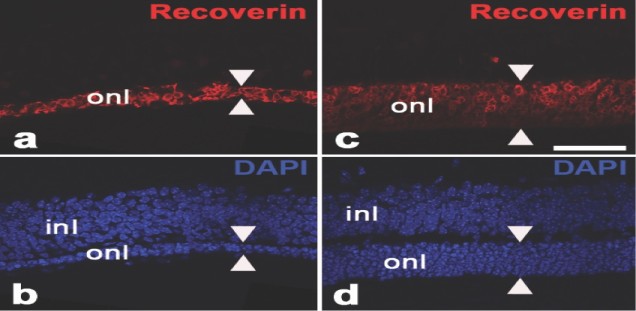
Abb.1: Neuroprotektion von Photorezeptoren in einem Mausmodell für Retinitis pigmentosa. In Pde6brd1 Mausmutanten, einem Tiermodell für Retinitis pigmentosa, wurden vor Beginn der Degeneration der Photorezeptoren intravitreal Kontroll-Stammzellen (a,b) oder eine klonal abgeleitete neurale Stammzelllinie mit einer ektopischen Expression des neurotrophen Faktors „ciliary neurotrophic factor“ (CNTF) transplantiert (c,d). Die Photorezeptoren wurden mit anti-Recoverin Antikörpern (a,c) und die Zellkerne mit 4',6-diamidino-2-phenylindole (DAPI; b,d) angefärbt. In den Augen mit den transplantierten CNTF-exprimierenden Stammzellen ist die Degeneration der Photorezeptoren im Vergleich zu den Augen mit den transplantierten Kontrollzellen deutlich verzögert. Die Pfeilspitzen markieren die Dicke der Photorezeptorzellschicht. inl: innere nukleäre Schicht; onl: äußere nukleäre Schicht. Modifiziert aus: Jung et al. (2013) Stem Cells Translational Medicine 2:1001-1010.
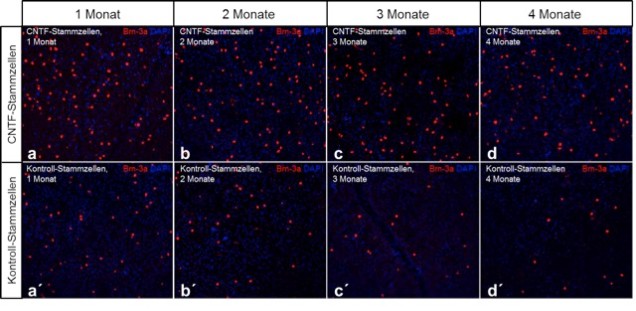
Abb. 2: Neuroprotektion von retinalen Ganglienzellen in einem Mausmodell für das Glaukom. Eine Degeneration retinaler Ganglienzellen wurde in adulten Mäusen durch eine intraorbitale Läsion des optischen Nerven induziert. Einen Tag später wurden intravitreal entweder CNTF-exprimierende neurale Stammzellen (CNTF-Stammzellen; a-d) oder Kontroll-Stammzellen (a´-d´) transplantiert. Die überlebenden Ganglienzellen wurden 1, 2, 3 und 4 Monate nach der Läsion in retinalen „flat-mount“ Präparaten über Anfärbungen mit anti-Brn-3a Antikörpern sichtbar gemacht (rotes Signal in a-d´). Zu allen Analysezeitpunkten waren in den CNTF-behandelten Tieren im Vergleich zu den Kontrolltieren signifikant mehr überlebende retinale Ganglienzellen nachweisbar. DAPI: 4',6-diamidino-2-phenylindole. Modifiziert aus: Flachsbarth et al. (2014) Investigative Ophthalmology & Visual Science 55:7029-7039.
Ausgewählte Publikationen
- Bartsch U (2023) Strategies to treat neurodegeneration in neuronal ceroid lipofuscinosis: a view onto the retina. Neural regeneration research 18:558-559. http://www.ncbi.nlm.nih.gov/pubmed/36018177
- Bartsch U, Storch S (2022) Experimental Therapeutic Approaches for the Treatment of Retinal Pathology in Neuronal Ceroid Lipofuscinoses. Frontiers in neurology 13:866983. http://www.ncbi.nlm.nih.gov/pubmed/35509995
- Liu J, Bassal M, Schlichting S, Braren I, Di Spiezio A, Saftig P, Bartsch U (2022) Intravitreal gene therapy restores the autophagy-lysosomal pathway and attenuates retinal degeneration in cathepsin D-deficient mice. Neurobiology of disease 164:105628. http://www.ncbi.nlm.nih.gov/pubmed/35033660
- Bassal M, Liu J, Jankowiak W, Saftig P, Bartsch U (2021) Rapid and Progressive Loss of Multiple Retinal Cell Types in Cathepsin D-Deficient Mice-An Animal Model of CLN10 Disease. Cells 10. http://www.ncbi.nlm.nih.gov/pubmed/33800998
- Marques ARA, Di Spiezio A, Thiessen N, Schmidt L, Grotzinger J, Lullmann-Rauch R, Damme M, Storck SE, Pietrzik CU, Fogh J, Bar J, Mikhaylova M, Glatzel M, Bassal M, Bartsch U, Saftig P (2020) Enzyme replacement therapy with recombinant pro-CTSD (cathepsin D) corrects defective proteolysis and autophagy in neuronal ceroid lipofuscinosis. Autophagy 16:811-825. http://www.ncbi.nlm.nih.gov/pubmed/31282275
- Kohlschutter A, Schulz A, Bartsch U, Storch S (2019) Current and Emerging Treatment Strategies for Neuronal Ceroid Lipofuscinoses. CNS drugs 33:315-325. http://www.ncbi.nlm.nih.gov/pubmed/30877620
- Atiskova Y, Bartsch S, Danyukova T, Becker E, Hagel C, Storch S, Bartsch U (2019) Mice deficient in the lysosomal enzyme palmitoyl-protein thioesterase 1 (PPT1) display a complex retinal phenotype. Scientific reports 9:14185. http://www.ncbi.nlm.nih.gov/pubmed/31578378
- Flachsbarth K, Jankowiak W, Kruszewski K, Helbing S, Bartsch S, Bartsch U (2018) Pronounced synergistic neuroprotective effect of GDNF and CNTF on axotomized retinal ganglion cells in the adult mouse. Experimental eye research 176:258-265. http://www.ncbi.nlm.nih.gov/pubmed/30237104
- Kruszewski K, Lullmann-Rauch R, Dierks T, Bartsch U, Damme M (2016) Degeneration of Photoreceptor Cells in Arylsulfatase G-Deficient Mice. Investigative ophthalmology & visual science 57:1120-1131. http://www.ncbi.nlm.nih.gov/pubmed/26975023
- Jankowiak W, Brandenstein L, Dulz S, Hagel C, Storch S, Bartsch U (2016) Retinal Degeneration in Mice Deficient in the Lysosomal Membrane Protein CLN7. Investigative ophthalmology & visual science 57:4989-4998. http://www.ncbi.nlm.nih.gov/pubmed/27654426
- Jankowiak W, Kruszewski K, Flachsbarth K, Skevas C, Richard G, Ruther K, Braulke T, Bartsch U (2015) Sustained Neural Stem Cell-Based Intraocular Delivery of CNTF Attenuates Photoreceptor Loss in the nclf Mouse Model of Neuronal Ceroid Lipofuscinosis. PloS one 10:e0127204. http://www.ncbi.nlm.nih.gov/pubmed/25992714
- Flachsbarth K, Kruszewski K, Jung G, Jankowiak W, Riecken K, Wagenfeld L, Richard G, Fehse B, Bartsch U (2014) Neural stem cell-based intraocular administration of ciliary neurotrophic factor attenuates the loss of axotomized ganglion cells in adult mice. Investigative ophthalmology & visual science 55:7029-7039. http://www.ncbi.nlm.nih.gov/pubmed/25270193
- Bartsch U, Galliciotti G, Jofre GF, Jankowiak W, Hagel C, Braulke T (2013) Apoptotic photoreceptor loss and altered expression of lysosomal proteins in the nclf mouse model of neuronal ceroid lipofuscinosis. Investigative ophthalmology & visual science 54:6952-6959. http://www.ncbi.nlm.nih.gov/pubmed/24084090
- Jung G, Sun J, Petrowitz B, Riecken K, Kruszewski K, Jankowiak W, Kunst F, Skevas C, Richard G, Fehse B, Bartsch U (2013) Genetically modified neural stem cells for a local and sustained delivery of neuroprotective factors to the dystrophic mouse retina. Stem cells translational medicine 2:1001-1010. http://www.ncbi.nlm.nih.gov/pubmed/24167317
- Yang X, Zou H, Jung G, Richard G, Linke SJ, Ader M, Bartsch U (2013) Nonneuronal control of the differential distribution of myelin along retinal ganglion cell axons in the mouse. Investigative ophthalmology & visual science 54:7819-7827. http://www.ncbi.nlm.nih.gov/pubmed/24222305
- Del Rio P, Irmler M, Arango-Gonzalez B, Favor J, Bobe C, Bartsch U, Vecino E, Beckers J, Hauck SM, Ueffing M (2011) GDNF-induced osteopontin from Muller glial cells promotes photoreceptor survival in the Pde6brd1 mouse model of retinal degeneration. Glia 59:821-832. http://www.ncbi.nlm.nih.gov/pubmed/21360756
- Weber K, Mock U, Petrowitz B, Bartsch U, Fehse B (2010) Lentiviral gene ontology (LeGO) vectors equipped with novel drug-selectable fluorescent proteins: new building blocks for cell marking and multi-gene analysis. Gene therapy 17:511-520. http://www.ncbi.nlm.nih.gov/pubmed/20016542
- Bartsch U, Oriyakhel W, Kenna PF, Linke S, Richard G, Petrowitz B, Humphries P, Farrar GJ, Ader M (2008) Retinal cells integrate into the outer nuclear layer and differentiate into mature photoreceptors after subretinal transplantation into adult mice. Experimental eye research 86:691-700. http://www.ncbi.nlm.nih.gov/pubmed/18329018
- Rolf B, Lang D, Hillenbrand R, Richter M, Schachner M, Bartsch U (2003) Altered expression of CHL1 by glial cells in response to optic nerve injury and intravitreal application of fibroblast growth factor-2. Journal of neuroscience research 71:835-843. http://www.ncbi.nlm.nih.gov/pubmed/12605410
- Bartsch U (2003) Neural CAMS and their role in the development and organization of myelin sheaths. Frontiers in bioscience: a journal and virtual library 8:d477-490. http://www.ncbi.nlm.nih.gov/pubmed/12456309
- Stolt CC, Rehberg S, Ader M, Lommes P, Riethmacher D, Schachner M, Bartsch U, Wegner M (2002) Terminal differentiation of myelin-forming oligodendrocytes depends on the transcription factor Sox10. Genes & development 16:165-170. http://www.ncbi.nlm.nih.gov/pubmed/11799060
- Schachner M, Bartsch U (2000) Multiple functions of the myelin-associated glycoprotein MAG (siglec-4a) in formation and maintenance of myelin. Glia 29:154-165. http://www.ncbi.nlm.nih.gov/pubmed/10625334
- Biffiger K, Bartsch S, Montag D, Aguzzi A, Schachner M, Bartsch U (2000) Severe hypomyelination of the murine CNS in the absence of myelin-associated glycoprotein and fyn tyrosine kinase. The Journal of neuroscience: the official journal of the Society for Neuroscience 20:7430-7437. http://www.ncbi.nlm.nih.gov/pubmed/11007902
- Fujita N, Kemper A, Dupree J, Nakayasu H, Bartsch U, Schachner M, Maeda N, Suzuki K, Popko B (1998) The cytoplasmic domain of the large myelin-associated glycoprotein isoform is needed for proper CNS but not peripheral nervous system myelination. The Journal of neuroscience: the official journal of the Society for Neuroscience 18:1970-1978. http://www.ncbi.nlm.nih.gov/pubmed/9482783
- Weber P, Bartsch U, Schachner M, Montag D (1998) Na,K-ATPase subunit beta1 knock-in prevents lethality of beta2 deficiency in mice. The Journal of neuroscience: the official journal of the Society for Neuroscience 18:9192-9203. http://www.ncbi.nlm.nih.gov/pubmed/9801359
- Dahme M, Bartsch U, Martini R, Anliker B, Schachner M, Mantei N (1997) Disruption of the mouse L1 gene leads to malformations of the nervous system. Nature genetics 17:346-349. http://www.ncbi.nlm.nih.gov/pubmed/9354804
- Molthagen M, Schachner M, Bartsch U (1996) Apoptotic cell death of photoreceptor cells in mice deficient for the adhesion molecule on glia (AMOG, the beta 2- subunit of the Na, K-ATPase). Journal of neurocytology 25:243-255. http://www.ncbi.nlm.nih.gov/pubmed/8793730
- Laeng P, Molthagen M, Yu EG, Bartsch U (1996) Transplantation of oligodendrocyte progenitor cells into the rat retina: extensive myelination of retinal ganglion cell axons. Glia 18:200-210. http://www.ncbi.nlm.nih.gov/pubmed/8915652
- Bartsch U (1996) The extracellular matrix molecule tenascin-C: expression in vivo and functional characterization in vitro. Progress in neurobiology 49:145-168. http://www.ncbi.nlm.nih.gov/pubmed/8844824
- Bartsch U (1996) Myelination and axonal regeneration in the central nervous system of mice deficient in the myelin-associated glycoprotein. Journal of neurocytology 25:303-313. http://www.ncbi.nlm.nih.gov/pubmed/8818975
- Bartsch U, Bandtlow CE, Schnell L, Bartsch S, Spillmann AA, Rubin BP, Hillenbrand R, Montag D, Schwab ME, Schachner M (1995) Lack of evidence that myelin-associated glycoprotein is a major inhibitor of axonal regeneration in the CNS. Neuron 15:1375-1381. http://www.ncbi.nlm.nih.gov/pubmed/8845160
- Montag D, Giese KP, Bartsch U, Martini R, Lang Y, Bluthmann H, Karthigasan J, Kirschner DA, Wintergerst ES, Nave KA, et al. (1994) Mice deficient for the myelin-associated glycoprotein show subtle abnormalities in myelin. Neuron 13:229-246. http://www.ncbi.nlm.nih.gov/pubmed/7519026
- Bartsch U, Faissner A, Trotter J, Dorries U, Bartsch S, Mohajeri H, Schachner M (1994) Tenascin demarcates the boundary between the myelinated and nonmyelinated part of retinal ganglion cell axons in the developing and adult mouse. The Journal of neuroscience: the official journal of the Society for Neuroscience 14:4756-4768. http://www.ncbi.nlm.nih.gov/pubmed/7519256
- Bartsch U, Faissner A, Trotter J, Dorries U, Bartsch S, Mohajeri H, Schachner M (1994) Tenascin demarcates the boundary between the myelinated and nonmyelinated part of retinal ganglion cell axons in the developing and adult mouse. The Journal of neuroscience: the official journal of the Society for Neuroscience 14:4756-4768. http://www.ncbi.nlm.nih.gov/pubmed/7519256
- Magyar JP, Bartsch U, Wang ZQ, Howells N, Aguzzi A, Wagner EF, Schachner M (1994) Degeneration of neural cells in the central nervous system of mice deficient in the gene for the adhesion molecule on Glia, the beta 2 subunit of murine Na,K-ATPase. The Journal of cell biology 127:835-845. http://www.ncbi.nlm.nih.gov/pubmed/7525597
- Bartsch U, Pesheva P, Raff M, Schachner M (1993) Expression of janusin (J1-160/180) in the retina and optic nerve of the developing and adult mouse. Glia 9:57-69. http://www.ncbi.nlm.nih.gov/pubmed/8244531
- Bartsch U, Bartsch S, Dorries U, Schachner M (1992) Immunohistological Localization of Tenascin in the Developing and Lesioned Adult Mouse Optic Nerve. The European journal of neuroscience 4:338-352. http://www.ncbi.nlm.nih.gov/pubmed/12106360