Aktuelle Studien
Sportorthopädische Studien
-
Sportmotorische Testungen und deren prädiktiver Wert im Nachwuchssport
Ziel der zweijährigen Studie ist es zu untersuchen, ob eine eigens entwickelte Kombination an sportmotorischen Testungen Verletzungen und Überlastungsschäden bei jugendlichen Sportler:innen vorhersagen kann. Die durchgeführten Testungen untersuchen verschiedene sportmotorische Fähigkeiten wie Beweglichkeit, Stabilität, Kraft und Ausdauer. Basierend auf den Ergebnissen sollen individuelle und sportartspezifische Trainings- und Präventionsprogramme entwickelt werden, um damit in Zukunft eine bessere Verletzungsprävention im Nachwuchssport zu ermöglichen.
-
Rehabilitation nach Sprunggelenksverletzung
Ziel des Studienvorhabens ist es, eine aus objektiven Untersuchungen bestehende Abschlusstestbatterie zum Ende der Rehabilitationsphase zu erproben, die eine sichere Rückkehr in den Profisport gewährleisten soll. Bereits seit 2015 arbeitet die für Profisportler zuständige gesetzliche Unfallversicherung an einem Testverfahren bei Kreuzbandverletzungen, das nun um das bei Sprunggelenkverletzungen erweitert werden soll. Das Athleticum beteiligt sich hiermit als eines von fünf deutschen Studienzentren an einer Auftragsstudie der Verwaltungsberufsgenossenschaft (VBG) zur Rehabilitation nach Sprunggelenksverletzungen im Profisport.
-
Muskelverletzungen im Profifußball: Ein Vergleich zweier Verletzungsklassifikationssysteme zur Vorhersage der Ausfallzeit
In dieser Studie werden MRT-Bilder zu Muskelverletzungen anhand zweier etablierter Verletzungsklassifikationssysteme ausgewertet (British Athletics Muslce Injury Classification und Munich consenus statement). Es wird untersucht, inwiefern unter Anwendung beider Klassifikationssysteme die Ausfallzeit der Spieler vorhergesagt werden kann. Weiterhin wird die Korrelation ausgewählter Parameter mit der Häufigkeit von Muskelverletzungen, dem Auftreten von Re-Verletzungen und deren Einfluss auf die Dauer der Ausfallzeit evaluiert.
-
Semi-quantitative Knorpel-Diagnostik des Kniegelenkes im professionellen Fußball
Bei 85 Spielern eines Profifußballvereins (der ersten und zweiten Bundesliga) wurden MRT-Untersuchungen des Knies durchgeführt. Die MRT-Untersuchungen wurden routinemäßig bei allen neu verpflichteten Spielern als Teil der medizinischen Eignungsuntersuchung durchgeführt. Ziel der Studie ist es, die Prävalenz und die anatomische Lokalisation von Knorpelläsionen und osteoarthritischen Veränderungen bei aktiven männlichen Profifußballern einer Bundesligamannschaft mit Hilfe des semiquantitativen Whole-Organ Magnetic Resonance Imaging Score (WORMS) zu bestimmen.
-
Analyse von Haltungs- und Funktionsprofilen jugendlicher Leistungssportler
Ziel der Studie ist es, den Einfluss von Leistungssport auf die Haltungs- und Funktionsprofile von Nachwuchsportler:innen zu untersuchen. Es werden Leistungssportler:innen verschiedener Sportarten (Fussball, Basketball, Golf, Leichtathletik) mittels Bewegungsanalyse sowie Funktionstestungen, wie z.B. Sprungtestungen, klinisch untersucht. Der sportartspezifische Einfluss des Leistungssports findet hierbei besondere Berücksichtigung. Durch die Erkenntnisse dieser Studie und einen gezielten Ausgleich sportartspezifischer Dysbalancen soll eine Verbesserung präventiver Maßnahmen im Nachwuchssport ermöglicht werden. Diese Studie wird in Kooperation mit dem HSV und Kaderathleten der Landesverbände durchgeführt.
-
Beinachsen-Analysen von jugendlichen Nachwuchsfußballspielern
Ziel der Studie ist es, den Einfluss von Fußball auf die Entwicklung der Beinachsen bei Nachwuchsfußballspielern aus dem Leistungsbereich zu erfassen. Dazu werden Leistungsfußballspieler mittels einer strahlungsfreien Ganganalyse untersucht, um anhand der erhobenen Daten zu evaluieren, ob eine Korrelation zwischen dem Leistungsfußball der Probanden und einer möglichen Entwicklung einer O-Bein-Fehlstellung (Genu varum) besteht. Dies ist klinisch besonders wichtig, da ein Genu varum langfristig mit einem erhöhten Risiko für eine mediale Kniegelenksarthrose einhergeht. Basierend auf den Ergebnissen dieser Studie soll eine Verbesserung von zielgerichteten Präventionsmaßnahmen ermöglicht werden. Diese Studie wird in Kooperation mit dem HSV und dem Hamburger Fußballverband durchgeführt.
-
EMG-Analyse nach VKB-Plastik in Abhängigkeit des Transplantats
Im Sport ist eine gute Ansteuerung der Oberschenkelmuskultur besonders wichtig. Ziel der Studie ist es herauszufinden, wie sich die Verwendung verschiedener Sehnentransplantate (Quadrizepssehne, Gracilissehne, Semitendinosussehne) zur Kreuzbandplastik auf die Ansteuerung der Oberschenkelmuskulatur auswirkt. Dazu werden Probanden:innen, welche mit jeweils unterschiedlichen Sehnentransplantaten nach Kreubandruptur operiert wurden, mittels Kraftmessungen und EMG-Analysen klinisch nachuntersucht. Die Studie wird in Kooperation mit der Klinik und Poliklinik für Unfallchirurgie und Orthopädie, Universitätsklinikum Hamburg-Eppendorf und der Klinik für Unfallchirurgie, Orthopädie und Sporttraumatologie, BG Klinikum Hamburg, durchgeführt.
In Kooperation mit UFCH und BG-Klinikum
Internistische/onkologische/neurologische Studien
-
Bewegungs- und Ernährungsintervention bei Ovarialkarzinom – Entwicklung eines Versorgungskonzepts und Evaluation in der klinischen Routine (BENITA)
Das Ziel dieser Studie der Phase II auf Basis der erfolgreich abgeschlossenen BENITA-Pilotstudie ist die Optimierung und Implementierung sowie die anschließende Effektivitätsprüfung eines bedarfsadaptierten, multimodalen Lebensstilprogramms (Ernährung und Bewegung) als adjuvantes Therapiekonzept in der Versorgung von Patientinnen während und nach der aktiven Behandlung. Die Einbindung des Programmes in den Alltag sowie die Frage, unter welchen Bedingungen es stationären und ambulanten BehandlerInnen möglich ist, eine hohe Anzahl bedürftiger Patientinnen zur Teilnahme zu motivieren, soll evaluiert werden. Durch die Einbindung einer Online-Plattform können Patientinnen in das Programm einbezogen werden, ohne Fahrtwege auf sich nehmen zu müssen.
-
Lebenstilintervention bei Patienten mit Prostatakarzinom (COMPLETE)
COMPLETE ist eine interdisziplinäre randomisierte, kontrollierte Interventionsstudie bei Patienten mit Prostata-Karzinom und kardiovaskulären sowie metabolischen Risikofaktoren, die mit keiner weiteren adjuvanten Therapie behandelt werden. Es soll untersucht werden, ob eine Lebensstilintervention (Bewegung und Ernährung) die körperliche Leistungsfähigkeit und zentrale Adipositas nachhaltig verbessern kann. Diese Studie basiert auf den Ergebnissen einer erfolgreich abgeschlossenen publizierten Pilotstudie.
-
Auswirkungen von Bewegungsstörungen, Schmerzen und klinischer Arthropathie der Sprunggelenke auf gelenknahe Knochendichte und-struktur bei Patienten mit Hämophilie
In diese monozentrischen Querschnittsstudie werden Patient:innen mit Hämophilie A oder B konsekutiv eingeschlossen, die sich zu einer routinemäßigen Untersuchung vorstellen. Patienten mit pathologischen Befunden aus der Knochendichte- und Knochenstrukturmessung sollen mit Patienten mit Normalbefunden im Sinne einer Fall-Kontroll-Studie verglichen werden.
Evaluiert werden das Bewegungsmuster und -verhalten, die klinische Arthropathie der Sprunggelenke sowie die Prävalenz von Schmerzen der Hämophilie-Patient:innen.
Abgeschlossene Studien
-
Lebensstil-Intervention als adjuvantes Therapiekonzept bei lokal fortgeschrittenem Prostata-Carzinom
Kooperationspartner:
Martiniklinik, Onkologisches Zentrum (UCCH)
Förderung durch Hamburger Krebsgesellschaft und Warner-Stiftung.
Hintergrund:
Das lokal fortgeschrittene, nicht metastasierte Prostatakarzinom (pT3) mit einem Gleason-Score 4+3 geht nach erfolgter Primärbehandlung mit radikaler Prostatektomie mit einem hohen Rezidivrisiko von bis zu 50% über die nächsten 5 Jahre einher. Bis heute liegen keine Daten randomisierter, prospektiver Studien vor, die den Benefit einer adjuvanten Therapie belegen können. Bei dieser häufigen Krebserkrankung des Mannes lassen sich jedoch doch vor allem aus epidemiologischen Studien zunehmend Ergebnisse ableiten, die darauf hinweisen, dass Lebensstilfaktoren, wie z.B. Ernährung, Bewegung, Stressreduktion sowie auch die Einnahme von Supplementen, Einfluss auf die Prostata-Ca-Inzidenz, auf die Aggressivität des Tumors als auch auf den klinischen Verlauf haben können. Allerdings ist die Datenlage heterogen und vieles spricht dafür, dass die Einhaltung eines einzelnen Faktors (wie beispielsweise die alleinige Reduktion des Verzehrs von rotem Fleisch oder täglich 30 min. Bewegungstraining als einzige Intervention) als therapeutische Maßnahme alleine nicht ausreicht, um die Prognose zu beeinflussen.
Ziele:
Durchführung einer multimodalen Interventionsstudie bei Patienten nach radikaler Resektion eines Prostatakarzinoms mit einer Hochrisikokonstellation für ein Tumorrezidiv. Es soll die Frage beantwortet werden, ob es einen ersten Anhalt für einen Zusammenhang der Teilnahme an der Lebensstil-Intervention und einer Verlängerung des PSA-Anstiegs-freien-Intervalls gibt. Dazu erfolgt eine Follow-Up-Untersuchung 36 Monate nach der Intervention, in der Patienten mit statistisch identischen Prognosefaktoren, die nicht am Kursprogramm teilgenommen haben, mit den Teilnehmern verglichen werden. Mittelfristig ist geplant, die Frage zu beantworten, ob durch eine adjuvante Therapie in Form einer komplexen Lebensstil-Intervention ergänzend zur radikalen Prostatektomie die Rezidivrate bei Prostata-Ca-Patienten mit hohem Rezidivrisiko reduziert werden kann.
Methode
Folgende Parameter werden vor und nach der Intervention untersucht: körperliche Leistungsfähigkeit (Ausdauer, Kraft, Stabilität), körperliche Aktivität, Ernährungsverhalten, Körperzusammensetzung (BIA), Lebensqualität, Progressionsangst, Depressivität, PSA (Es wird im Rahmen der Aufnahmeuntersuchung eine PSA-Bestimmung durchgeführt (tO), anschließend angepasst an den erfolgten Operationstermin 3 Monate, 6 Monate, 12 Monate, 24 Monate und 36 Monate postoperativ).
Das Programm der Lebensstilintervention besteht aus 10 Kurstagen von jeweils 6-7 Stunden Dauer. Das Programm wird in Gruppen, bestehend aus 12-14 Patienten, durchgeführt. Dabei werden die Gruppen mit einem Onkologen/Urologen bzw. je nach Schwerpunkt mit einem Sportwissenschaftler, einem Psychologen oder einer Ernährungsmedizinerin bzw. Ökotrophologin durchgeführt. Jeder Kurstag beinhaltet aufeinander aufbauende Inhalte aus den Bereichen: Ernährung, Bewegung und Stressmanagement. Zusätzlich findet eine teilnehmerzentrierte Gesprächsrunde zu Beginn jedes Kurstages statt, in der die Themen des letzten Treffens, die Alltagsstrukturierung (Tagebucharbeit) und Zielüberprüfung anhand der Übungsaufgaben der letzten Woche aufgegriffen und die erfolgte Umsetzung der empfohlenen Lebensstil-Interventionen bzw. dabei erfahrene Probleme reflektiert werden.
Bewegung
Hier ist das Ziel, den Teilnehmern verschiedene Übungen, Methoden und Intensitäten zur Stärkung von Kraft, Ausdauer, Beweglichkeit und Körperstabilität zu vermitteln. Jeder Teilnehmer bekommt einen Trainingsplan für die Durchführung zu Hause sowie ein Tagebuch zur Protokollierung.
Ernährung
An jedem Kurstag wird ein - entsprechend dem Forschungsstand - für das Prostata Karzinom relevantes Thema zur Ernährung theoretisch und auch praktisch gemeinsam mit den Patienten erarbeitet. Im Anschluss wird gemeinsam ein Essen zubereitet und verzehrt.
Entspannung und Stressreduktion
Ziel ist es, dass die Teilnehmer ihre individuellen Stressquellen im Alltag, im Beruf oder im Krankheitsverlauf sowie die Bedeutung von Erholung und Entspannung erkennen. Gemeinsam werden Methoden zur Stressverarbeitung (z.B. durch Entspannungsverfahrenund Achtsamkeitsübungen) geübt. Ein weiterer Fokus liegt auf Strategien des Problemlösetrainings sowie Module zum Umgang mit Stress.
-
Pilotstudie einer randomisierten kontrollierten Bewegungs- und Ernährungsintervention bei Ovarialkarzinom (BENITA)
Kooperationspartner:
Aus dem UKE:
Onkologisches Zentrum (UCCH),
Klinik für Gynäkologie,
Institut für Biometrie
und Deutsches Krebsforschungszentrum (DKFZ), Heidelberg.
Förderung durch die Hamburger Krebsgesellschaft beantragt.
Hintergrund:
Anders als bei anderen Krebserkrankungen konnten Ovarialkarzinompatientinnen noch nicht von substantiellen Verbesserungen der Überlebensdauer aufgrund neuer Behandlungsansätze profitieren. Zwei der häufigsten Nebenwirkungen des Ovarialkarzinoms sind Muskelschwund sowie Mangelernährung, zwei Hauptkriterien bei der Diagnose von Kachexie. Beide sind signifikant mit dem Überleben sowie der Lebensqualität der Patientinnen assoziiert. Der aktuelle Forschungsstand deutet darauf hin, dass durch eine kombinierte Sport- und Ernährungsintervention das Fortschreiten dieser Symptome verlangsamt oder verhindert werden kann.
Ziele:
Ziel der Studie ist deshalb die Überprüfung folgender Hypothesen: Eine kombinierte Sport- und Ernährungsintervention während und nach der Chemotherapie:
- verlängert das progressionsfreie Überleben von Ovarialkarzinompatientinnen
- hat einen positiven Effekt auf Patient Reported Outcomes wie beispielsweise Lebensqualität, Fatigue, Depression oder Schlafqualität
- verbessert Muskelkraft und Körperstabilität von Ovarialkarzinompatientinnen.
- hat einen positiven Einfluss auf die Körperzusammensetzung (BIA).
Methode:
Eine randomisierte kontrollierte zweiarmige Studie ist geplant, um das progressionsfreie Überleben nach 36 Monaten bei Ovarialkarzinompatientinnen der Stadien II-IV zu vergleichen, die 1:1 einer 24-monatigen Sport- und Ernährungsintervention oder der Standardversorgung zugelost werden. Sekundäre Endpunkte (die zur Baseline, in Woche 9 und 19 sowie Monat 12 und 24 erhoben werden) sind Patient Reported Outcomes (u.a. zur Lebensqualität, Schlafqualität und Depression), Muskelfunktion (Muskelkraft, BIA-Messung) sowie Körpergewicht. Zur Analyse von Biomarkern werden zudem Blutproben entnommen. In einer der Hauptstudie vorangehenden Pilotphase (n=15 pro Gruppe) soll die sichere Durchführbarkeit und Akzeptanz der Studie überprüft werden, sowie die Effektivität der Studienmaßnahmen hinsichtlich der körperlichen Verfassung der Patientinnen abgeschätzt werden. Die Intervention setzt sich zusammen aus einem Bewegungs- und einem Ernährungsteil.
Bewegungsintervention
In Phase I (Woche 1-18) erhalten Patientinnen der Interventionsgruppe zweimal wöchentlich ein individuell angepasstes und von einer Sportwissenschaftlerin supervidiertes Krafttraining. Jede Trainingseinheit dauert ca. 45 Minuten und beginnt mit einem Aufwärmtraining auf dem Fahrrad-Ergometer und einer Cool-Down-Phase. Das Muskelaufbautraining zielt vorrangig auf die großen Muskelgruppen der Beine, Arme und des Rückens. In Phase II (Woche 19-52), nach Abschluss der Chemotherapie, werden Patientinnen ermutigt weiterhin täglich eigenständig zu Hause für etwa 15-30 Minuten zu trainieren. Dazu erhalten sie jeden Monat in einer persönlichen Beratungsstunde individuelle Trainingspläne, die aus Kraft- und Ausdauerübungen bestehen. In Phase III (Woche 52-104) trainieren die Patientinnen weiterhin eigenständig täglich zu Hause. Alle drei Monate, koordiniert mit den Routinebesuchen in der Klinik, wird weiterhin ein persönliches Beratungsgespräch durchgeführt.
Ernährungsintervention
In Phase I (Woche 1-18) erhalten Patientinnen der Interventionsgruppe alle drei Wochen eine 30-45 minütige Beratung zu gesunder Ernährung bei Krebserkrankung. Falls notwendig können die Patientinnen Nahrungsergänzungsmittel erhalten (z.B. Trinknahrung oder Pulver) oder als enterale/parenterale Ernährung. In Phase II (Woche 19-52), nach Abschluss der Chemotherapie, erhalten die Patientinnen monatliche Beratungstermine, um über die mediterrane Diät zu lernen, die die Patientinnen von nun an beachten sollen, um kardiovaskuläre bzw. Krebserkrankungen vorzubeugen. Einer der persönlichen Termine wird zudem als Kochgruppe geplant, in dem die Patientinnen in kleinen Gruppen selbst mediterrane Gerichte zubereiten. In Phase III erhalten die Patientinnen alle drei Monate Beratungsgespräche, die möglichst mit routinemäßigen Klinikbesuchen koordiniert oder andernfalls per Telefon durchgeführt werden.
-
Einfluss körperlicher Aktivität auf die Metastasierung von Tumorzellen
Kooperationspartner:
Institut für Anatomie und Experimentelle Morphologie,
UKE Institut für Biochemie und Signaltransduktion,
UKE Förderung durch die Volkswagenstiftung beantragt.
Hintergrund:
Obwohl es zahlreiche innovative Ansätze zur spezifischen medikamentösen Tumortherapie gibt, sind metastasierte Tumore in der Regel nicht heilbar, weshalb die Metastasen die Haupttodesursache bei Krebspatienten darstellen. In zahlreichen epidemiologischen Studien konnte ein positiver Zusammenhang zwischen erhöhter körperlicher Aktivität und verringerter Tumorinzidenz sowie auch für eine verminderte Rezidivierung nach erfolgter Behandlung gezeigt werden. Insbesondere letztere Studien legen einen Zusammenhang von vermehrter körperlicher Aktivität mit einer Verminderung der Metastasierung nahe. Die Effekte körperlicher Aktivität auf die Tumorzellen sind auf vielen Ebenen denkbar und umfassen metabolische, endokrinologische, immunologische und neuronale Einflüsse.
Ziele:
Ob Ausdauertraining einen Einfluss auf die Metastasierung von Tumoren hat, ist bisher nicht untersucht worden. Dieser Fragestellungen soll in der tierexperimentellen Studie nachgegangen werden
Methode:
Hierzu sollen sehr gut etablierte Mausmodelle und Tumorzelllinien verwendet werden. Es ist geplant, Mammakarzinom- (MDA-MB-231), Kolonkarzinom- (HT29) und Lungenkarzinomzellen (H1299) subkutan in den Nacken von Rag2-/- Mäusen zu injizieren und die Spontanmetastasierung der Zellen in die Lunge zu analysieren. Hierbei werden Mäuse verwendet, die nach Injektion der Tumorzellen im Laufrad trainieren und solche, die untrainiert bleiben. Wenn die Abbruchkriterien erreicht werden, werden die Mäuse getötet und das Gewicht der Primärtumoren und die Anzahl von Tumorzellen in Blut, Knochenmark und Lunge bestimmt. Sollte sich zeigen, dass körperliche Betätigung tatsächlich einen Ein-fluss auf die Metastasierung hat, ist geplant in einem Nachfolgeprojekt den zugrunde liegenden Mechanismus näher zu untersuchen.
-
Effekte körperlicher Aktivität auf kognitive Funktionen bei Patienten nach allogener Stammzelltransplantation (CaSpo)
Kooperationspartner:
Interdisziplinäre Klinik und Poliklinik für Stammzelltransplantation, UKE
Onkologisches Zentrum (UCCH, UKE)
Institut und Poliklinik für Medizinische Psychologie, UKE.
Gefördert durch die Deutsche José Carreras Leukämie-Stiftung (DJCLS R 13/23). Die Studie ist bei ClinicalTrials.gov registriert (NCT02533947). Die Registriernummer bei der Ethikkommission der Ärztekammer Hamburg lautet: PV4699
Hintergrund:
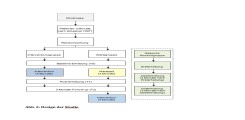
Patienten mit hämatologischen Erkrankungen, die sich einer allogenen hämatopoetischen Stammzelltransplantation (HSZT) unterziehen, stellen hinsichtlich der Entwicklung kognitiver Dysfunktionen eine besonders vulnerable Gruppe dar. So sind diese Patienten häufig neurotoxisch vorbehandelt und die neurotoxischen Effekte der allogenen HSZT (Konditionierung, Immunsuppression) treten zu diesen Vorbehandlungseffekten hinzu. Die Datenlage zu neuropsychologischen Beeinträchtigungen bei dieser Patientengruppe zeigt, dass ein substantieller Anteil der Patienten von kognitiven Einschränkungen betroffen ist, die sich auch noch Jahre nach der Transplantation nachweisen lassen. Angesichts dieser wachsenden empirischen Evidenz rückt die Entwicklung von darauf abzielenden Behandlungskonzepten zunehmend in den Blickpunkt der Forschung. Derzeit fehlt es jedoch an Interventionsstudien, die auf die Verbesserung der kognitiven Funktionsfähigkeit bei Patienten mit hämatologischen Erkrankungen nach allogener HSZT fokussieren. Dabei steht mit der Bewegungstherapie eine für diese Patientengruppe potentiell effektive Intervention zur Verfügung. Der Zusammenhang zwischen körperlicher Aktivität und kognitiven Funktionen ist in der Literatur gut belegt. So weist zunehmende empirische Evidenz darauf hin, dass körperliche Aktivität neuronales Wachstum und Plastizität fördert und kognitive Funktionen verbessert. MRI-Studien belegen, dass dementsprechend präfrontale, parietale und temporale Hirnregionen bei fitteren Personen stärker ausgeprägt sind. Körperlich Aktive weisen insgesamt ein geringeres Risiko auf, kognitive Beeinträchtigungen im Alter zu entwickeln. Erste Interventionsstudien mit Krebspatienten deuten auf einen positiven Einfluss von Bewegungstherapie auf kognitive Funktionen hin. Ein konzeptuelles Modell der Effekte von körperlichem Training auf die Gesundheit wird in folgendem hypothetischen Modell dargestellt:
Abb. 1: Ein konzeptuelles Modell der hypothetischen Effekte von körperlichem Training auf die Gesundheit (nach White & Castellano, 2008).
Ziel:
Neben der Hauptfragestellung, ob sich bei allogen transplantierten Patienten ein positiver Einfluss eines 4-monatigen bewegungstherapeutischen Programms auf die kognitive Funktionsfähigkeit im Vergleich zur Regelversorgung nachweisen lässt, soll mithilfe der Studie geklärt werden, ob sich zusätzlich positive Effekte auf den Selbstbericht kognitiver Funktionsstörungen sowie verschiedene Aspekte der körperlichen und psychischen Gesundheit zeigen (körperliche Fitness/Aktivität, Muskelkraft, körperliche Stabilität, Körperzusammensetzung (BIA), Gehfähigkeit, GvHD, gesundheitsbezogene Lebensqualität, Angst, Depressivität und Fatigue).
Methode:
Der Interventionsstudie wurde eine Pilotphase zur Konzeption des bewegungstherapeutischen Programms vorangestellt, in die 10 Patienten eingeschlossen werden konnten. Die Studienhauptphase startete im August 2015. Ziel ist es, 80 Patienten konsekutiv einzuschließen, deren Transplantation drei bis fünf Monate zurückliegt. Die Patienten werden vor Beginn der Intervention/Wartezeit (T0), nach Abschluss der Intergvention/Wartezeit (T1) und drei Monate nach Ende der Intervention/Wartezeit (T2) neuropsychologisch, sportmedizinisch und mittels Fragebögen untersucht. Die Randomisierung in die Interventions- oder Wartegruppe erfolgt nach den Baseline-Untersuchungen. Für ergänzende Vergleiche wird zusätzlich eine gesunde Kontrollgruppe (N = 40) zu drei Zeitpunkten (Wiederholungsmessung nach vier und sieben Monaten) neuropsychologisch und mittels Selbstberichtsinstrumenten untersucht. Neben der primären Zielgröße der kognitiven Funktionsfähigkeit werden sekundäre Zielgrößen (u.a. Lebensqualität, Fatigue, Angst, GvHD) sowie demografische und medizinische Basisdaten erhoben.
Abb. 2: Design der Studie
-
AMBOS- Armergometrie zur Verbesserung der Mobilität bei chronischer Multipler Sklerose
Kooperationspartner:
Institut für Neuroimmunologie und Multiple Sklerose
Zentrum für Molekulare Neurobiologie Hamburg, UKE
Neurologisches Zentrum, UKE
Neuroradiologie, UKE.
Gefördert durch die Deutsche Multiple Sklerose Gesellschaft.
Hintergrund:
Die Multiple Sklerose (MS) ist eine entzündliche und degenerative Erkrankung junger Menschen, die oft in jungen Lebensjahren zu höherer Beeinträchtigung und zu hohen Kosten im Gesundheits- und Sozialsystem führt. In den letzten 20 Jahren haben sich bei der Behandlung der MS mit hoher Dynamik hochpreisige, antientzündliche Medikamente etabliert. Diese können die entzündliche Komponente der Erkrankung unterdrücken, haben aber nur einen geringen Einfluss auf die schleichende Zunahme der Beeinträchtigung, die vor allem durch degenerative Prozesse im Nervensystem angetrieben wird. Derzeit fehlt es an Medikamenten, die diese Prozesse überzeugend beeinflussen können.
Bewegung und Sport gehören vermutlich zu den potentesten Reparatur fördernden Interventionen für das Nervensystem. Seit den 90er Jahren ist tierexperimentell gut belegt, dass Bewegungstherapie Nervenwachstum im Gehirn fördert. Bewegungstherapie fördert nicht nur Ausdauer und Mobilität, sondern verbessert auch die Hirnleistungen.
Menschen mit MS wurde lange empfohlen, körperliche Aktivität zu meiden, weil dadurch eine Zunahme der Beschwerden befürchtet wurde. Neuere Studien zeigen jedoch zunehmend positive körperliche und psychische Effekte von Sport und Bewegungstherapie. Diese wiederum sind relevant für die Mobilität sowie die Fähigkeit, Aktivitäten des täglichen Lebens wie Gehen oder Treppensteigen zu bewältigen. Aber auch die Linderung von Müdigkeit bzw. Fatigue und eine allgemeine Besserung gesundheitsbezogener Lebensqualität konnte bei Patienten mit MS gezeigt werden. Kürzlich konnten wir zum ersten Mal den positiven Effekt von Training an verschiedenen Ausdauertrainingsgeräten auf kognitive Leistungen bei chronisch progredienter MS zeigen.
Ziele:
AMBOS soll untersuchen, ob ein reines Armausdauertraining Mobilität und Kraft verbessern kann. Zudem wird untersucht ob das Training auch einen Einfluss auf die Neuroplastizität, Fatigue, kognitive Funktionen und Depressivität hat.
Methode
Im Rahmen des Studieneinschlusses erfolgt eine Vorstellung in den Räumen der MS-Tagesklinik. Bei diesem Termin werden allgemeine Daten erhoben, eine neurologische Untersuchung, verschiedene Funktionstests (vor allem Mobilität inkl. Ganganalyse auf einem Gehteppich mit Sensoren) und eine neuropsychologische Testung von ca. 2 Stunden durchgeführt. Zusätzlich erfolgen eine Blutabnahme und das Ausfüllen von einigen Fragebögen. An 3 weiteren Terminen werden die MRT-Untersuchung, die sportmedizinische Diagnostik und die Untersuchung mittels Magnetstimulation durchgeführt. Sind alle Untersuchungen absolviert, erfolgt eine Zufallszuteilung zur Armergometrie- oder Wartekontrollgruppe. In 1-3 Terminen im Athletikum werden die Teilnehmer in die Trainingstechnik eingeführt und ihnen Material zur Durchführung und Kontrolle zuhause mitgegeben. Die Geräteaufstellung zuhause und Einweisung erfolgt mit Hilfe des Leihgeräteherstellers, evtl. zusätzlich durch das UKE-Team. Monatlich wird das Training zuhause durch Physiotherapeuten des UKE supervidiert. Das Training erfolgt über 3 Monate mit wöchentlichem Email/Telefonkontakt mit dem UKE-Team. Nach 3 Monaten erfolgen erneut die eingangs durchgeführten Untersuchungen. In 3-monatlichen Abständen bis zum Monat 12 nach Trainingsende finden Folgeuntersuchungen der klinischen Parameter statt.
-
AERCONN: Effekte körperlicher Aktivität bei Multiple Sklerose-Patienten
Kooperationspartner:
Institut für Neuroimmunologie und Multiple Sklerose
Zentrum für Molekulare Neurobiologie Hamburg, UKE
Neurologisches Zentrum, UKE
Neuroradiologie, UKE.
Neurophysiologie, UKE.
Das Projekt wird im Rahmen der BioPharma Initiative vom Bundesministerium für Bildung und Forschung (BMBF) gefördert (BMBF Fördernummer: 161A130). Es ist bei Clinical trials registriert: ClinicalTrials.gov Identifier: NCT02005237 und wurde von der Ethikkommission der Ärztekammer Hamburg begutachtet: PV4356.
Hintergrund:
Dies Projekt ist Teil des übergeordneten Projekts: Imaging neuroprotection in MS - validation of new outcome measures (IMINEP) und Teil des NEUCONN- Verbundes mit dem Institut für Neurophysiologie und Pathophysiologie und dem Institut für Neuroimmunologie und Klinische Multiple-Sklerose-Forschung (inims) des Universitätsklinikums Hamburg-Eppendorf (UKE). NEUCONN ist ein Projekt zur klinischen Entwicklung von Bildgebungs-Markern zur Früherkennung neurodegenerativer Prozesse in Zusammenarbeit mit dem Konsortialverbund »NEU²«: „New Drugs against Neurological Diseases“. In einer Vorstudie zu diesem Projekt konnten wir signifikante Effekte körperlichen Trainings auf kognitive Funktionen (Aufmerksamkeit und Lernen) bei stark beeinträchtigten MS-Patienten demonstrieren. Außerdem verbesserte sich die Gehfähigkeit der trainierten Patienten. Die Folgestudie untersucht bei geringer beeinträchtigten MS-Patienten mittels Bildgebungsverfahren, inwieweit mit den kognitiven Verbesserungen auch hirnmorphologische Veränderungen einhergehen
Ziele:
Ziel des Projekts ist es, ein multimodales Monitoring neuroplastischer und regenerativer Veränderungen in den frühen Stadien der MS zu etablieren. Körperliches Training gilt dabei inzwischen als die hierzu effektivste klinische Intervention. Zum ersten Mal werden bildgebende Parameter struktureller und funktioneller Konnektivität (fMRT und morphologische Marker) unter einem bewegungstherapeutischen Paradigma eingesetzt. Es soll die Frage beantwortet werden, wie sich körperliche Aktivität auf die kognitiven und hirnmorphologischen Strukturen und Funktionen von gering beeinträchtigten MS-Patienten (EDSS <3.5) auswirkt. Untersucht werden dabei neuropsychologische, sportmedizinische und Bildgebungsparameter (MRT, MRI) sowie auch endokrinologisch/immunologische Biomarker (Irisin, BDNF). Aufbauend auf den Erfahrungen der Pilotstudie haben wir zusammen mit der MS-Tagesklinik ein bewegungstherapeutisches Angebot für MS-Patienten entwickelt (s. Flyer: „Bewegungstherapie bei Multipler Sklerose“).
-
Better MS: Fitnesstraining bei sekundär-progredienter Multipler Sklerose Bedeutung der Trainingsform für den Therapieerfolg bei MS
Kooperationspartner:
Institut für Neuroimmunologie und Multiple Sklerose
Neurologisches Zentrum, UKE
Neurophysiologie, UKE.
Das Projekt ist bei als Trial registriert: ISRCTN (trial number 76467492) http://isrctn.org und wurde von der Ethikkommission der Ärztekammer Hamburg begutachtet: PV3689.
Hintergrund:
Die Multiple Sklerose (MS) ist eine entzündliche und degenerative Erkrankung junger Menschen, die oft in jungen Lebensjahren zu höherer Beeinträchtigung und zu hohen Kosten im Gesundheits- und Sozialsystem führt. In den letzten 20 Jahren haben sich bei der Behandlung der MS mit hoher Dynamik hochpreisige, antientzündliche Medikamente etabliert. Diese können die entzündliche Komponente der Erkrankung unterdrücken, haben aber nur einen geringen Einfluss auf die schleichende Zunahme der Beeinträchtigung, die vor allem durch degenerative Prozesse im Nervensystem angetrieben wird. Derzeit fehlt es an Medikamenten, die diese Prozesse überzeugend beeinflussen können.
Bewegung und Sport gehören vermutlich zu den potentesten Reparatur fördernden Interventionen für das Nervensystem. Seit den 90er Jahren ist tierexperimentell gut belegt, dass Bewegungstherapie Nervenwachstum im Gehirn fördert. Bewegungstherapie fördert nicht nur Ausdauer und Mobilität, sondern verbessert auch die Hirnleistungen.
Menschen mit MS wurde lange empfohlen, körperliche Aktivität zu meiden, weil dadurch eine Zunahme der Beschwerden befürchtet wurde. Neuere Studien zeigen jedoch zunehmend positive körperliche und psychische Effekte von Sport und Bewegungstherapie. Diese wiederum sind relevant für die Mobilität sowie die Fähigkeit, Aktivitäten des täglichen Lebens wie Gehen oder Treppensteigen zu bewältigen. Aber auch die Linderung von Müdigkeit bzw. Fatigue und eine allgemeine Besserung gesundheitsbezogener Lebensqualität konnte bei Patienten mit MS gezeigt werden.
Ziele:
Ziel der Studie ist die Beantwortung der Fragestellung, ob sich ein standardisiertes Fitnesstraining auf Ausdauer, Mobilität und kognitive Funktionen positiv auswirkt und eine Wirksamkeit nachgewiesen werden kann.
Methode:
Bei BETTER-MS handelt es sich um eine randomisierte längsschnittliche Untersuchung mit einem Warte-Kontrollgruppen Design. Innerhalb von einem Jahr wurden 40 Patienten mit sekundär-progredienter MS, im Alter von 30-60 Jahren, mit einer Krankheitsdauer unter 20 Jahren und einem EDSS 4-6 eingeschlossen. Ausschlusskriterien waren eine Immunmodulierende Therapie in den letzten 6 Monaten, Steroidtherapie in den letzten 3 Monaten, Hinweis auf gestörte Leber oder Nierenfunktion, Immunschwäche oder andere schwerwiegende Erkrankung, Hepatitis B oder C sowie die Einnahme psychoaktiver Medikamente. Die Teilnehmer wurden zu einem der drei Arme (Fahrradergometrie, Armergometrie, Rudern) oder der Wartegruppe randomisiert. Sowohl vor als auch nach der 8-wöchigen Intervention fand es sportmedizinische Untersuchung (Leistung in der Fahrradergometrie, 6Min Gehtest, neuroimmunologische Parameter) sowie eine neuropsychologische Testung (Exekutive Funktionen, Gedächtnis, Aufmerksamkeit, Informationsverarbeitung, Depression, Fatigue) statt.
Ergebnisse:
In dieser Studie konnten signifikante Effekte körperlichen Trainings auf kognitive Funktionen (Aufmerksamkeit und Lernen) bei stark beeinträchtigten MS-Patienten demonstriert werden. Außerdem verbesserte sich die Gehfähigkeit der trainierten Patienten (siehe Abbildung).
-
JudoKids – Judo bewegt adipöse Kinder
Kooperationspartner:
Kinderkrankenhaus Wilhelmstift
Hamburger Judoverband e.V.
Gefördert durch Paul- und Helmi Nitsch-Stiftung, Jovita-Stiftung und Patienten im Mittelpunkt GmbH und die Alexander-Otto-Stiftung
Zulassung durch die Ethik-Kommission der Ärztekammer Hamburg (PV4859).
Hintergrund:
Bewegungsmangel und Übergewicht bei Kindern und Jugendlichen nehmen ständig zu und haben einen negativen Einfluss auf die körperliche, motorische, emotionale und kognitive Entwicklung. Übergewicht und Adipositas sind verbunden mit einer Vielzahl von kurz- und langfristigen gesundheitlichen Risiken: bspw. das so genannte „metabolische Syndrom” (d.h. Fettleibigkeit, Bluthochdruck, Fettstoffwechselstörung, Diabetische Stoffwechselstörung) und kardiovaskuläre Erkrankungen. Zudem haben adipöse Kinder ein erhöhtes Risiko, auch im Erwachsenenalter an Übergewicht und Adipositas zu leiden. Psychosoziale Folgen äußern sich vor allem in einer geringeren Lebensqualität (bzgl. körperlicher Gesundheit, sozialer Kontakte, emotionalem Wohlbefinden) im Vergleich zu normalgewichtigen Kindern und Jugendlichen sowie sozialer Isolation. Adipöse Kinder und Jugendliche zeigen außerdem ein geringeres Selbstwertgefühl und leiden häufiger unter depressiven Störungen.
Ziel:
Im Rahmen der Studie möchten wir erforschen, ob die körperliche Fitness (Körperstabilität, Bein-/Rückenkraft, Körperfettanteil) und das emotionale Wohlbefinden (bspw. Stimmung, Selbstwertgefühl, Lebensqualität) von übergewichtigen und (prä-)adipösen Kindern durch ein wöchentliches Judotraining, Ernährungsschulungen und psychologische Beratung über einen Zeitraum von 12 Monaten verbessert werden kann. Wir erhoffen uns dadurch für die Zukunft, konkrete Ansatzpunkte für ein Programm zur zielgerichteten Vorbeugung und wirksame Behandlung von Kindern mit einem Risiko für Übergewicht und (Prä-)Adipositas zu finden.
Methode:
Bei JudoKids handelt es sich um eine prä-post Studie. Die vor, während und nach der Intervention erhobenen Parameter der Interventionsgruppe, die das Judoprogramm, die Ernährungsberatung sowie die psychologische Beratung absolviert werden dabei verglichen. Die Studie ist mit einer Teilnahme am wöchentlichen Judotraining (Dauer: 60 Minuten/Woche) über 12 Monate verbunden. Das Judotraining wird dabei in spielerischer Form von erfahrenen Judotrainern geleitet und findet in Gruppen mit ausschließlich übergewichtigen bzw. (prä-)adipösen Kindern statt. Dabei sollen die teilnehmenden Kinder beispielsweise lernen, ihre Bewegungsfertigkeiten (Gleichgewicht, Körperspannung) zu verbessern und erfahren, dass körperliche Aktivität vor allem auch mit Spaß verbunden sein kann. Die Sportart Judo ist aufgrund der physiologischen Ganzkörperbelastung und der Förderung aller sportmotorischen Fähigkeiten für Kinder im Allgemeinen, aber gerade auch für übergewichtige bzw. (prä-)adipöse Kinder sehr gut geeignet. Ein weiterer Baustein besteht darin, dass alle teilnehmenden Kinder im Rahmen von Ernährungsschulungen (8-12 Sitzungen, Einzelberatung wie auch Gruppenschulungen) lernen sollen, das eigene Essverhalten besser einzuschätzen und grundlegende Ernährungs-empfehlungen (weniger Snacks und Softdrinks, mehr Obst und Gemüse) in kleinen Schritten in ihrem Alltag erfolgreich umzusetzen. Ein weiteres Angebot besteht in psychologischen Beratungsgesprächen. Hierbei liegt der Fokus darauf, die Familien in ihrer Motivation zu unterstützen ein gesünderes Leben zu führen. Individuelle Verhaltenspläne können erarbeitet und in ihrer Durchsetzung begleitet werden. Auch erfolgen eine generelle Bedarfserhebung von psychologischer Beratung und gegebenenfalls eine Weitervermittlung an psychiatrische oder psychotherapeutische Anlaufstellen.
Ergebnisse:
In einer Gruppe von 34 adipösen Kindern und Jugendlichen haben wir unser Konzept des Judotrainings bereits eingesetzt und dessen Durchführbarkeit demonstriert. Darüber hinaus weisen die teilnehmenden Kinder Erfolge im körperlichen und psychischen Bereich auf: Sie zeigen eine bessere Körperstabilität, eine Verbesserung der muskulären Kraft der Oberschenkelmuskulatur sowie eine Reduktion der Fettmasse. Zudem geben die Kinder und Jugendlichen an, nach Abschluss des Trainings weniger Verhaltensprobleme und Probleme mit Gleichaltrigen zu haben (siehe Abbildung).