Von der Diagnose bis zur Nachsorge
Die Diagnostik und Therapie von Sarkomen ist häufig komplex und umfangreich. Am UKE steht ein erfahrenes und kompetentes Team für jeden Abschnitt (Diagnostik, Therapie, Anschlussbehandlung) ihrer Erkrankung bereit. Die Ärzt:innen der Sarkomprechstunde unter Leitung von PD Dr. med. Anna Duprée sind Ihre ersten Ansprechpartner:innen am UKE und begleiten Sie konstant sowohl im Rahmen operativer Eingriffe als auch bei etwaigen Chemotherapien, sowie der weiteren Nachsorge nach abgeschlossener Therapie. Ein fundiertes Vertrauensverhältnis zwischen Ihnen und den Sie betreuenden Ärzt:innen stellt eine wesentliche Grundlage für ein optimales Behandlungsergebnis dar.
Meist sind zur Sicherung der Diagnose bereits kleine Eingriffe (Biopsien) notwendig. Im Verlauf ist dann oft eine Operation angezeigt. In der Regel kommt es zu mehreren Konsultationen (ambulant und stationär). Hier erhalten Sie eine beispielhafte Übersicht über dir wichtigsten Meilensteine einer Sarkomtherapie:
Diagnostik
-
Erstdiagnose
Sarkome fallen oft durch langsam zunehmende Schwellungen oder Geschwulste auf. In der Regel sind diese nicht schmerzhaft, sollte der Tumor aber andere Strukturen wie Nerven oder Muskeln verdrängen, kann es auch zu Schmerzen kommen.
Steht bei Ihnen der Verdacht auf einen Weichteiltumor im Raum, sollte zunächst eine angemessene Bildgebung über ihre Hausärzt:in veranlasst werden.
Bei Tumoren der Extremitäten oder des Rumpfes sollte eine MRT-Bildgebung der betroffenen Extremität oder Körperabschnittes erfolgen. Bitte bringen Sie sowohl die Bilder auf CD als auch den schriftlichen Befund der radiologischen Praxis zu Ihrem ersten Termin bei uns mit.
Sollten bereits andere Untersuchungen (z.B. CT oder Magenspiegelung) durchgeführt worden sein, bringen Sie bitte alle verfügbaren Befunde mit, damit wir uns ein umfassendes Bild ihrer Erkrankungen machen können und keine Untersuchungen doppelt gemacht werden müssen.
Je mehr Befunde und Informationen Sie für uns haben, desto besser.
-
Biopsie
In der Behandlung von Sarkomen ist eine Probenentnahme von besonderer Bedeutung. Es existieren über 100 verschiedene Subtypen, welche zum Teil ganz unterschiedliche Therapieansätze benötigen. Daher ist eine vorherige Bestimmung der Sarkom-Unterart entscheidend. So ist es bei einigen Subtypen ratsam eine Vorbehandlung vor der Entfernung des Tumors durchzuführen, bei anderen Konstellationen empfiehlt sich hingegen die direkte Operation.
Im besten Fall zeigt die Biopsie auch eine gutartige oder weniger bösartige Variante, welche sparsamer (marginal) operiert oder zunächst beobachtet werden kann.
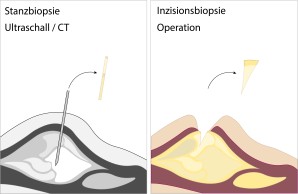
Vor diesem Hintergrund streben wir nach Erhebung der ersten Befunde und der Untersuchung meist zunächst eine Biopsie an. Diese kann auf verschiedene Arten erfolgen. Entweder über eine Stanzbiopsie in örtlicher Betäubung, welche per Ultraschall oder CT-gesteuert erfolgen kann, oder über eine offene Probenentnahme, was eine kleine Operation in Narkose bedeutet.
Je nach Ausmaß und Durchführbarkeit erfolgen diese Biopsien ambulant oder über einen eintägigen stationären Aufenthalt.
Im Anschluss werden die Proben durch unsere Pathologie detailliert aufgearbeitet, was je nach Komplexität etwa 7 Werktage in Anspruch nimmt. Sobald wir das Ergebnis vorliegen haben, werden Sie telefonisch über das weitere Vorgehen informiert.
-
Staging (Ausbreitungsdiagnostik)
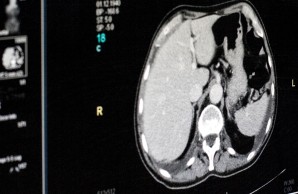
Sollte die Probenentnahme den Nachweis eines bösartigen Sarkoms erbracht haben, sollte eine Staging-Untersuchung angeschlossen werden, um zu beurteilen, ob es sich um eine lokal begrenzte Erkrankung handelt, oder ob Tochtergeschwülste (Metastasen) bestehen. Hierfür werden in der Regel eine Computertomographie (CT) des Brustkorbes und des Bauchraumes durchgeführt. Bei besonderen Konstellationen sind ggf. weitere Zusatzuntersuchungen notwendig.
-
Interdisziplinäre Tumorkonferenz
Nachdem alle notwendigen Informationen zu Ihrer Erkrankung gesammelt wurden, erfolgt die Diskussion Ihres Falles in einer interdisziplinären Tumorkonferenz für Sarkome.
In der Tumorkonferenz beraten sich unsere Expert:innen der Chirurgie, Onkologie, Radiologie, Strahlentherapie und Pathologie und sprechen, basierend auf den verfügbaren Leitlinien und Studienergebnissen sowie Ihren Befunden, eine für Sie individuelle Empfehlung aus.
Im Anschluss an die Tumorkonferenz erklären wir Ihnen verständlich unsere Empfehlung und planen mit Ihnen zusammen den Beginn einer individuellen Therapie.
Therapie
-
Vorbereitung und stationäre Aufnahme
In vielen Fällen empfiehlt sich bei Sarkomen die operative Entfernung des Tumors. Hierfür steht Ihnen ein hochspezialisiertes und erfahrenes OP-Team zur Verfügung.
Ambulante Vorbereitung
Wenn eine Operation ansteht, werden Sie zuvor in einem ausführlichen Gespräch über die Durchführung, etwaige Risiken und Alternativen des Eingriffes aufgeklärt. Zudem erfolgt eine gesonderte Aufklärung für die Narkose durch unsere Kolleg:innen der Anästhesie, eine Blutentnahme sowie ein PCR-Test auf das Corona-Virus.
In der Regel werden alle Vorbereitungen an einem ambulanten Termin gebündelt.
Stationäre Aufnahme
Die stationäre Aufnahme vor einer Operation erfolgt bei größeren Eingriffen am Vortag. Bei kleineren Operationen können Sie häufig auch am Tag der OP direkt in unseren SDS-Bereich kommen (Same-Day-Surgery) In diesem Fall erhalten Sie am Abend zuvor einen Anruf mit der genauen Uhrzeit wann Sie sich bei uns vorstellen sollen.
ERAS-Programm
Wir bieten unseren Patient:innen, die sich einem großen Sarkom-Eingriff des Bauchraumes und des Retroperitoneums unterziehen, das ERAS® Programm (Enhanced Recovery After Surgery) an, das zur Optimierung der Erholung des Patienten nach einem großen chirurgischen Eingriff dient.
Im Rahmen der Vorbereitungen der Operation einige Tage bis Wochen vor der Operation lernen Sie eine Pflegefachperson des ERAS ® -Teams kennen. Die speziell auf die pflegerisch fachliche Betreuung und Beratung von Patient:innen mit Operationen von Sarkomen spezialisierte ERAS®-Nurse wird Sie im Vorfeld der Operation im Rahmen der ERAS®-Schulung zusammen mit Physiotherapeut:innen und Ernährungsberater:innen bestmöglich auf die Operation vorbereiten.
-
Operation
Am OP-Tag werden Sie morgens von der Station oder dem SDS-Bereich abgeholt und in den OP-Bereich gebracht. Dort werden Sie von den Kolleg:innen der Anästhesie in Empfang genommen und es beginnt die Einleitung der Narkose. Je nach Art und Dauer des Eingriffes geht es danach über den Aufwachraum zurück auf die Normalstation oder Sie werden eine Nacht auf einer Überwachungsstation beobachtet. Wenn Sie möchten infomieren wir Ihre Angehörigen telefonisch nach der Operation über den Verlauf.
-
Stationäre Behandlung
Nach der Operation werden Sie in Abhängigkeit des Eingriffes mehrere Tage auf unseren chirurgischen Stationen behandelt. Im Rahmens des ERAS-Programms legen wir großen Wert auf eine frühe Mobilisation. Hierfür werden Sie durch ein kompetentes Team aus Physiotherapeut:innen, speziell ausgebildeten Pflegekräften, Ernährungsberater:innen sowie ihren behandelnden Ärtz:innen begleitet. In der täglichen Visite erfolgt eine körperliche Untersuchung, Besprechung von Befunden und des weiteren Procederes.
Hierbei können Sie Probleme ansprechen und Fragen zum Verlauf und ihrer Erkrankung im Allgemeinen stellen. Bei akuten Beschwerden oder neuen Aspekten Ihrer Therapie ist rund um die Uhr ärztliches und pflegerisches Personal vor Ort, um darauf regagieren zu können.
Für Zuhause alles geregelt
Im Rahmen des stationären Aufenthaltes erfolgt bereist frühzeitig eine sozialmedizinische Beratung durch unsere Mitarbeiter:innen des Sozialdienstes. Die Kolleg:innen unterstützen Sie bei der Organisation häuslicher Hilfsmittel, falls notwendig ambulanter Pflegedienste oder einer Anschlussheilbehandlung / Rehabilitation. Sprechen Sie uns bei Bedarf jederzeit an.
-
Anschließende Therapie
Erneute Tumorkonferenz
Nach erfolgter Operation wird ihr Fall erneut in der interdisziplinären Sarkom-Tumorkonferenz besprochen. Neue Aspekte wie die genaue feingewebliche Analyse des Tumors, der Resektionsstatus sowie der postoperative Verlauf fließen in die Diskussion mit ein, um ideales Gesamtkonzept für Ihre Erkrankung zu etablieren.
Warten auf die Pathologie
Pathologische Analysen des Tumors sind häufig komplex und zeitintensiv. Es kann daher gut sein, dass Sie sich bereits zuhause oder in der Reha erholen, wenn ihre Konferenz abgehalten wird. In diesem Fall werden Sie telefonisch oder bei einem ambulanten Kontrolltermin über den Beschluss und die Empfehlungen informiert.
Adjuvante Therapie
Für einige Konstellationen kann es sinnvoll sein, einer erfolgten Operation eine Chemotherapie und/oder Bestrahlung anzuschließen. Sollte eine solche Therapie in der interdisziplinären Tumorkonferenz empfohlen werden, erfolgt eine Anbindung in unserem Hause zur Komplettierung der Therapie. Alternativ erhalten Sie den Beschluss der Konferenz schriftlich in Ihrem Arztbrief, wenn Sie die Weiterbehandlung heimatnah durchführen lassen möchten. Je nach Konstitution und Art der Therapie können solche Therapien oft auch ambulant durchgeführt werden.
Nachsorge
-
Strukturierte Nachsorge
Nach Abschluss der stationären Therapie oder einer etwaigen Anschlusstherapie (Chemotherapie / Bestrahlung) folgt die sogenannte Nachsorge. Eine strukturierte Nachsorge ist durch regelmäßige ambulante Konsultationen gekennzeichnet, die erste i.d.R nach drei Monaten. Hierzu gehört eine ausführliche Anamnese, eine körperliche Untersuchung sowie die Sichtung und Befundung regelmäßig durchgeführter Bildgebungen (MRT/CT s.u.).
Wir unterstützen Sie außerdem zu Fragen der Ernährung, kontrollieren Blutwerte und den Gewichtsverlauf. Falls notwendig können Sie im Rahmen der Folgetermine erneut auf die Expertise unserer Ernährungsberatung oder Physiotherapie zurückgreifen. Natürlich erfolgt parallel auch die interdiszplinäre Begleitung Ihrer onkologischen Therapie.
Falls notwendig erfolgt eine erneute Vorstellung Ihres Falles in unserer Tumorkonferenz, in der wie eine aktualisierte Empfehlung aussprechen.
Unabhängig hiervon sind unsere Ärzt:innen durchgehend über die Sarkomhotline erreichbar und unterstützen Sie über den Krankenhausaufenthalt hinaus in allen Belangen, die mit Ihrer Erkrankung in Verbindung stehen.
Idealerweise lassen Sie die notwendige Bildgebung ambulant durchführen. Bitte bringen Sie zu Ihrem Nachsorgetermin sowohl die Bilder auf CD als auch den schriftlichen Befund der radiologischen Praxis mit, damit diese schnell eingelesen und gegenbefundet werden können.
Erforderliche Nachsorgeuntersuchungen
Gut differenzierte Sarkome (low-grade nach FNCLCC) Jahr 1 und 2 Jahr 3 bis 5 Ab 6. Jahr Intervall: 3-6 Monate
Körperliche Untersuchung
Bildgebung:
Tumorregion (MRT mit KM)
Lunge (low-dose CT)Intervall: 6 Monate
Körperliche Untersuchung
Bildgebung:
Tumorregion (MRT mit KM)
Lunge (low-dose CT)Intervall: 12 Monate
Körperliche Untersuchung
Bildgebung:
Tumorregion (MRT mit KM)
Lunge (low-dose CT)Gering differenzierte Sarkome (high-grade nach FNCLCC) Jahr 1 und 2 Jahr 3 bis 5 Ab 6. Jahr Intervall: 3 Monate
Körperliche Untersuchung Bildgebung:
Tumorregion (MRT mit KM)
Lunge (low-dose CT)Intervall: 6 Monate
Körperliche Untersuchung Bildgebung:
Tumorregion (MRT mit KM)
Lunge (low-dose CT)Intervall: 12 Monate
Körperliche Untersuchung Bildgebung:
Tumorregion (MRT mit KM)
Lunge (low-dose CT) -
Probleme nach OP
Sollte es einmal zu Problemen oder Beschwerden nach einer durchgeführten Operation kommen können Sie sich telefonisch an unsere Sarkomhotline oder an die angegebene Telefonnummer in Ihrem Arztbrief wenden. Viele Unsicherheiten lassen sich bereits telefonisch beseitigen, manches muss jedoch auch noch einmal klinisch evaluiert werden.
Am Telefon erhalten Sie entweder einen zeitnahen Kontrolltermin in unserer Ambulanz oder Sie werden in dringenden Fällen gebeten sich direkt über unsere zentrale Notaufnahme vorzustellen, welche rund um die Uhr besetzt ist.
-
Selbsthilfegruppe der Deutschen Sarkomstiftung



_buehnenbild_contentseite.jpg)