Selten ist nicht selten
Der letzte Tag im Februar ist „Welttag der Seltenen Erkrankungen“ und soll auf dieses Thema aufmerksam machen. Bisher sind rund 8000 seltene Erkrankungen bekannt. Auch wenn jede einzelne dieser Krankheiten nur wenige Menschen betrifft, sind in Deutschland insgesamt rund vier Millionen Menschen betroffen. Dazu gehört auch Luzie de Andrade Krätzig.
Text: Ingrid Kupczik, Fotos: Axel Kirchhof
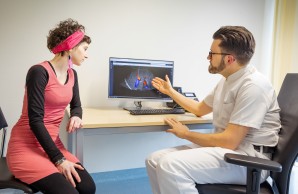
Stellen Sie sich vor, Sie leiden an einer Krankheit, die die meisten Ärzte allenfalls aus dem Lehrbuch kennen: Sie wandern von Arzt zu Ärztin, bis die Ursache Ihrer Beschwerden hoffentlich gefunden und im besten Fall eine adäquate Behandlung wirksam ist. Genauso hat es Luzie de Andrade Krätzig anfangs auch erlebt. „Aber ich hatte großes Glück“, betont die 34-Jährige, die an einer Autoimmunen Hepatitis leidet. Bei dieser seltenen Erkrankung greift das Immunsystem körpereigene Leberzellen an. Unbehandelt kann sie zur Leberzirrhose und zum Leberversagen führen. Im Sommer 2024 ist die junge Frau mit Ehemann Niklas nach Hamburg gezogen. Sie hat sich im UKE vorgestellt, wird dort seitdem ärztlich betreut – und fühlt sich „in besten Händen.“
Das im UKE eingebettete „Martin Zeitz Centrum für Seltene Erkrankungen“ (MZCSE) ist eines von bundesweit 36 Zentren, die sich auf Patienten:innen mit einer unklaren, komplexen Diagnose und dem dringenden Verdacht auf eine Seltene Erkrankung spezialisiert haben. „Als sogenanntes Typ-A-Zentrum sind wir die erste Anlaufstelle“, sagt Prof. Dr. Christoph Schramm, Leiter des Centrums aus der I. Medizinischen Klinik des UKE, das Menschen aus ganz Deutschland betreut. „Unsere Kernaufgabe ist die Diagnostik bei vermuteter, aber bislang nicht diagnostizierter seltener Erkrankung.“ Sie gleicht einem Dauerlauf, denn „zu den bekannten etwa 8000 seltenen Erkrankungen kommen jedes Jahr neue hinzu.“
Die Behandlung erfolgt in enger Zusammenarbeit mit den insgesamt 15 spezialisierten Kompetenzzentren im UKE, unter anderem für seltene Stoffwechsel-, Lungen-, Leber-, Nerven- und Gefäßerkrankungen – und dem Institut für Humangenetik: Bei seltenen Erkrankungen gehe es häufig um eine komplexe genetische Diagnostik, so Prof. Schramm. Das UKE nimmt am bundesweiten Modellvorhaben „Genomsequenzierung in Deutschland“ teil. Dabei wird erstmals der Nutzen der Ganzgenom-Sequenzierung für die Diagnose und Behandlung seltener Erkrankungen und fortgeschrittener Krebserkrankungen untersucht. Die Entschlüsselung des kompletten Erbguts der Patient:innen soll helfen, genetische Variationen, Krankheitsursachen und erbliche Erkrankungen zu identifizieren, um die Diagnose und Heilungschancen zu verbessern.
Auch Neurologen, Internisten und Fachärzte für Psychosomatik sind bei der Diagnostik seltener Erkrankungen gefragt: „Bei Erwachsenen ist es oft schwierig, eine psychiatrische oder psychosomatische von einer seltenen körperlich bedingten Erkrankung zu unterscheiden. Letztere bedeutet auch eine erhebliche psychologische Belastung und bedarf häufig der Behandlung“, sagt Prof. Schramm. Die Betroffenen hätten Mühe, ärztliche Ansprechpartner mit entsprechender Kompetenz zu finden. „Trotz langer Odyssee erhalten sie keine adäquate Diagnose und Therapie, da die Symptome oft unspezifisch sind und die Zeit für eine gründliche Aufarbeitung fehlt.“
Luzie de Andrade Krätzig, aufgewachsen in Halle (Saale), ist nach dem Abitur zum Pharmazie-Studium nach Innsbruck gezogen und hat danach das praktische Jahr in Salzburg absolviert. „Bis dahin war ich kerngesund.“ Neun Jahre ist das her. Die ersten Symptome – Durchfall, Erbrechen, Blähungen, Bauchkrämpfe – deutet sie als Zeichen eines Magen-Darm-Infekts. Als die Schmerzen heftiger werden, sucht sie einen Allgemeinmediziner auf. Der findet beim Ultraschall nichts Auffälliges. „Erholen Sie sich!“ Sie fährt nach München zu ihrem Freund und heutigen Ehemann. Dort bemerkt sie, dass ihr Urin ein seltsame Orangefärbung hat. Zu wenig getrunken?
Wenig später sind auch Haut und Augen gelblich. Gelbsucht? Sie begibt sich umgehend ins nächstliegende Krankenhaus, wo eine Blutuntersuchung den Verdacht bestätigt. Der Wert des gelben Gallenfarbstoffs Bilirubin, der beim natürlichen Abbau roter Blutkörperchen entsteht, ist außergewöhnlich hoch. Das könne auf eine Lebererkrankung hinweisen, sagt der behandelnde Arzt. Eine Gewebeprobe bestätigt den Verdacht auf eine Autoimmune Hepatitis und zeigt vermehrt Bindegewebe in der Leber, Anzeichen einer Leberfibrose. Dabei wird gesundes in funktionsunfähiges Gewebe umgebaut. Unbehandelt entwickelt sich eine Vernarbung der Leber, eine Leberzirrhose, die schwerwiegende gesundheitliche Folgen haben kann.
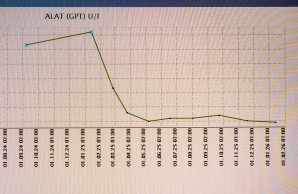
Patientin de Andrade Krätzig nimmt von nun an Medikamente zur Unterdrückung der körpereigenen Immunabwehr: Kortison und Azathioprin, eine Standard-Dauertherapie. Sie achtet streng auf ihre Ernährung und hat dennoch immer wieder Probleme mit der Verdauung. Auch die Leberwerte bleiben erhöht. „Am Ende wusste ich nicht mehr, was ich überhaupt noch essen durfte.“ Als sie vor anderthalb Jahren mit ihrem Mann nach Hamburg zieht, wendet sie sich ans UKE. Im YAEL Centrum für Autoimmune Lebererkrankungen, einem der Kompetenzzentren des Martin-Zeitz-Zentrums, wird sie umfassend untersucht und der Befund der Münchner Ärzte bestätigt: Sie hat die seltene Autoimmune Hepatitis.
Priv.-Doz. Dr. Marcial Sebode betreut und behandelt die Patientin. „Wir wissen, dass das Immunsystem die Leber angreift. Aber warum es das macht, ist noch vollkommen unverstanden“, sagt er. Bekannt sei auch, dass die Krankheit in allen Lebensabschnitten ausbrechen könne. Klare Auslöser kenne man bisher nicht. „Sicher ist, dass die Betroffenen langfristig, manchmal auch dauerhaft eine medikamentöse Unterdrückung des Immunsystems benötigen“, so Dr. Sebode. Und fest stehe auch: Bei Luzie de Andrade Krätzig besteht akuter Handlungsbedarf: „Auswahl und Dosierung der bis dahin verschriebenen Medikamente Kortison und Azathioprin waren nicht adäquat, denn die Patientin hatte weiterhin erhöhte Leberwerte.“
UKE-Forscher Marcial Sebode findet für Patientin Luzie de Andrade Krätzig eine Lösung, die bereits bei anderen Krankheitsbildern positive Wirkung gezeigt hat: Das Kortison wird ersetzt durch den Wirkstoff Infliximab, ein sogenanntes Biologikum, das mit biotechnologischen Verfahren und lebenden Zellen hergestellt wird. Es blockiert gezielt den Botenstoff Tumornekrosefaktor-alpha, der von Immunzellen freigesetzt wird und wichtig für die Abwehr von Infektionen ist. Bei der Autoimmunen Hepatitis ist der Tumornekrosefaktor-alpha ein zentrales Molekül, das die Entzündung der Leber bedingt. Alle vier bis acht Wochen erhält Luzie de Andrade Krätzig nun Infliximab per Infusion und nimmt weiterhin täglich eine Tablette Azathioprin, die ebenfalls das Immunsystem in Schach hält. „Die Therapie ist jetzt deutlich selektiver; außerdem entfallen die Nebenwirkungen des Kortisons“, sagt Experte Sebode.
Die Therapie schlägt an, die Leberwerte von Luzie de Andrade Krätzig sind nun erstmals seit vielen Jahren im Normbereich – und das ganz ohne Kortison. „Weil wir auf diese Weise eine weitere Leberschädigung abwenden konnten, hat sich die langfristige Prognose für die Patientin deutlich verbessert“, fasst Dr. Sebode den aktuellen Stand zusammen. Luzie de Andrade Krätzig ist glücklich:
Sie liebt ihre neue Heimat Hamburg, ihre Arbeit in der Apotheke, sie treibt Sport und achtet auf eine gesunde Ernährung. „Dank der neuen Therapie sind die schwerwiegendsten Nebenwirkungen wie Verdauungsstörungen, Magenkrämpfe und Ekzeme fast vollständig verschwunden. Ich fühle mich gesund und habe keine Einschränkungen. Dafür bin ich dem UKE und meinem behandelnden Arzt zutiefst dankbar.“
Info Leberforschung im UKE
Die Erforschung von Lebererkrankungen stellt einen wissenschaftlichen Schwerpunkt im UKE dar. Seit April 2025 wird von der Deutschen Forschungsgemeinschaft (DFG) ein Sonderforschungsbereich im UKE gefördert, der sich zum Ziel gesetzt hat, die Mechanismen der Immunregulation in der Leber zu entschlüsseln. Hier geht´s zum neuen Sonderforschungsbereich.