Im Miniaturformat
Die Organoidforschung kann als interdisziplinäre Plattformtechnologie dazu beitragen, passgenaue Behandlungskonzepte zu entwickeln. In der kinderchirurgischen Arbeitsgruppe „Disease Modelling“ kommen die kleinen Organnachbauten bei der Erforschung angeborener Fehlbildungen zum Einsatz.
Von Julia Dziuba
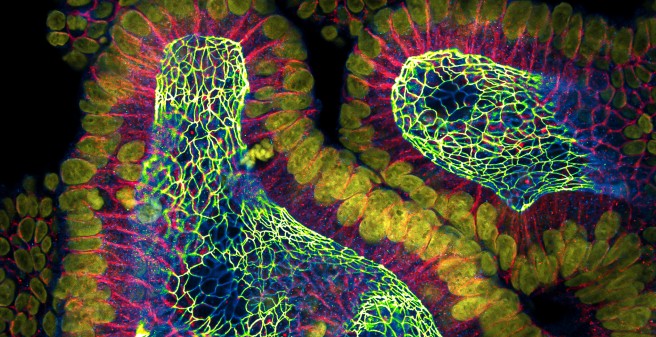
Nur wenige Mikrometer sind sie anfangs groß. Kleine graubräunliche Bläschen mit einer klaren Umrandung zeigen sich unter dem Mikroskop. Als „Darm im Glas“ beschreibt Johanna Hagens sie gern. Denn bei den Bläschen handelt es sich um winzige Segmente Dickdarmschleimhaut, die in den Laborschränken von Hagens bei 37 Grad heranreifen – als Organoide, also als dreidimensionale Zellkulturen. Hagens ist Assistenzärztin in der Klinik für Kinderchirurgie und gehört zur Arbeitsgruppe „Disease modelling – angeborene Fehlbildungen“ am Centrum für angeborene Fehlbildungen (CCA) des Kinder-UKE.



Ein Schwerpunkt der AG ist die Forschung zur sogenannten intestinalen Barriere bei Kindern, die an Morbus Hirschsprung – eine angeborene Fehlbildung der Nervenzellen im Enddarm, die den Transport des Darminhalts beeinträchtigt – erkrankt sind. „Das ist die Grenze zwischen dem Darminneren und dem Körper, die den Darm durch Proteine an den Schleimhautzellen nach außen abdichtet. Bei Morbus Hirschsprung wird vermutet, dass diese Barriere unter bestimmten Bedingungen empfindlicher auf entzündliche Einflüsse reagiert“, erklärt Hagens. Die Folge: Eine Barrierestörung, die das Eindringen von Keimen ermöglicht und so zu einer lebensgefährlichen Entzündung der Darmwand (Enterokolitis) führen kann.
Hier setzt die Organoidforschung der UKE-Wissenschaftler:innen an: Aus adulten, also bereits spezialisierten Stammzellen von Patient:innen mit und ohne Morbus Hirschsprung züchten sie Dickdarmschleimhaut im Labor und bilden das entzündliche Darmmilieu durch die Gabe bestimmter Botenstoffe nach, um anschließend die Reaktion der intestinalen Barriere zu untersuchen.
Die Forschenden wollen so herausfinden, welche Proteine der Schleimhaut für die Barrierestörung verantwortlich sind und ob hier möglicherweise eine Prädisposition zugrunde liegt. Der Vorteil: „Organoide ermöglichen eine einzigartige Modellierung von Erkrankungen im Labor auf Basis der spezifischen Eigenschaften der Patient:innen“, sagt Kinderchirurg Prof. Dr. Christian Tomuschat. Die individuellen Charakteristika des Patient:innengewebes werden in der 3D-Kultur 1:1 abgebildet. „Das Verfahren eignet sich ideal für das Verständnis von Erkrankungen sowie die Identifikation möglicher therapeutischer Angriffspunkte – gerade im Bereich der angeborenen Fehlbildungen“, erläutert Johanna Hagens.
Darüber hinaus kann die Arbeitsgruppe durch die Nutzung der Organoidmodelle den Einsatz von Tierversuchen für ihre Forschung weiter reduzieren: „Es ist langfristig unser Ziel, Tierversuche im Rahmen der kinderchirurgischen Forschung nicht mehr nutzen zu müssen. Die Organoidforschung kann dazu einen wichtigen Beitrag leisten“, sagt Prof. Tomuschat.
Auch ganz praktisch spielt für die Forschung der AG die Dreidimensionalität der untersuchten Zellkulturen eine große Rolle: „Eine Barrierestörung lässt sich über eine 2D-Modellierung schlicht nicht darstellen“, so Johanna Hagens. Bei den kugelförmigen Organoiden hingegen können, zum Beispiel über entsprechende Färbungsexperimente, mögliche Schädigungen der intestinalen Barriere sichtbar gemacht und unter anderem auch Aussagen über die Stärke der Barrierestörung getroffen werden.
Die Organoidforschung boomt mittlerweile. Als Johanna Hagens 2021 ihre ersten Organoide züchtete, musste sie sich zunächst ein für sie völlig neues Forschungsfeld erschließen. Viele der Techniken, die sie nun bei der Entwicklung und Erforschung ihrer Modelle verwendet, hat Hagens in der AG selbst etabliert: „An der ersten Oberflächenfärbung eines Organoids haben wir als Arbeitsgruppe wochenlang herumprobiert. Da freut man sich umso mehr, wenn es dann endlich klappt.“ Mittlerweile hat die AG ihre Forschung auf sämtliche Darmabschnitte ausgeweitet und auch neuronale 3D-Zellmodelle, zum Beispiel aus Nervenzellen des Darms oder aus Neuroblastomen – Tumor im Nervensystem, der vor allem bei Kindern bis zum sechsten Lebensjahr auftritt –, integriert. Ein weiterer Forschungsschwerpunkt der AG soll künftig unter anderem auf der Erforschung des Gallengangssystems und hierbei vor allem auf der Gallengangsatresie liegen. Die Erkrankung bildet, wie Morbus Hirschsprung auch, einen Behandlungs- und Forschungsschwerpunkt am CCA.



Die interdisziplinäre Zusammenarbeit am UKE und darüber hinaus ist für die aktuell sieben Doktorand:innen zählende AG dabei Weg und Ziel zugleich: „Unser Wissen soll genutzt werden, um die Methode der patient:innen individuellen Organoide für die Forschungin der gesamten Kinderheilkunde und in weiteren Fachbereichen zu fördern“, so Prof. Tomuschat. „Wir sehen die Organoidforschung als Plattformtechnologie für personalisierte Medizin. Damit können wir fachübergreifend zu einer noch patient:innenzentrierten Versorgung beitragen“, sagt Johanna Hagens.
Mehr Informationen?
Eine Übersicht über die Klinik für Kinderchirurgie gibt's hier: www.uke.de/kinderchirurgie

-(1)_contentbild_hochformat.png)
-(1)_contentbild_hochformat.png)
-(1)_contentbild_hochformat.png)
-(1)_contentbild_hochformat.png)
